この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
26 Aさん(35歳、経産婦)。帝王切開術で体重2,600gの女児を出産し、1か月健康診査で来院した。産褥経過は良好であった。2年前、帝王切開術で体重2,780gの女児を出産した。Aさんは「夫はもう1人子どもが欲しいと言っているが、私は2人で十分だと思っている」と助産師に話した。Aさんは母乳栄養を行っている。喫煙5本/日。
Aさんに勧められる避妊方法として最も適切なのはどれか。
1.卵管結紮術
2.コンドーム
3.基礎体温法
4.低用量経口避妊薬
5.子宮内避妊器具<IUD>
解答5
解説
・Aさん(35歳、経産婦、帝王切開術)。
・女児出産:体重2,600g(1か月健康診査)
・Aさん「夫はもう1人子どもが欲しいと言っているが、私は2人で十分だと思っている」と。
・Aさん:母乳栄養、喫煙5本/日。
→ほかの選択肢が消去される理由もしっかり分かるようにしよう。
1.× 卵管結紮術より優先されるものが他にある。なぜなら、Aさんの夫は「もう1人子どもが欲しい」と言っているため。したがって、今の段階では避けた方がよい。卵管結紮術とは、卵管を切断し、永久に妊娠しない方法である。永久避妊法のひとつであり、将来的に子どもを持つ意志がない場合に適している。
2.× コンドームより優先されるものが他にある。なぜなら、Aさんの夫は「もう1人子どもが欲しい」と言っているため。コンドームの使用は、夫の協力が必要である。ちなみに、コンドーム法とは、性感染症の予防ができ、日本で最も普及している避妊法である。男性主導であることが多く、性交渉の途中で付けたり、破れてしまったり、はずれてしまったりなどの失敗が少なくないことから、一般的な使用方法だと1年間の失敗率は15%といわれている。
3.× 基礎体温法より優先されるものが他にある。なぜなら、Aさんは出産し1か月であるため。一般的には、月経再開は、授乳をしていない場合は産後2~3ヶ月、授乳をしている場合は4~6ヶ月である。ちなみに、基礎体温法とは、月経が規則正しく発来する女性に有用である。基礎体温法は、薬剤を使わず行えるが、排卵日を正確に予測することは不可能なので、避妊効果は劣る。ちなみに、周期的禁欲法(オギノ式避妊法)とは、生理(月経)周期から排卵日を予測して避妊する方法である。1年間に25%の人が妊娠するといった報告がある。
4.× 低用量経口避妊薬より優先されるものが他にある。なぜなら、Aさん(35歳)は出産し1か月で、授乳中であり、禁忌に該当するため。低用量経口避妊薬の禁忌として、大手術の前後および長期間安静状態を要する患者、35歳以上で1日15本以上の喫煙者、血栓性素因のある者、重症の高血圧症患者、血管病変を伴う糖尿病患者、産後4週以内の者、授乳中(産後6か月未満)の者などである。
5.〇 正しい。子宮内避妊器具<IUD>が最も勧められる避妊方法である。子宮内避妊器具とは、一度挿入すれば長期間(2~3年)有効であり、除去すれば再び妊孕性(にんようせい:妊娠するために必要な能力)を回復することができるが、不正性器出血、疼痛を起こすことがある。挿入や抜去は医師が行う。
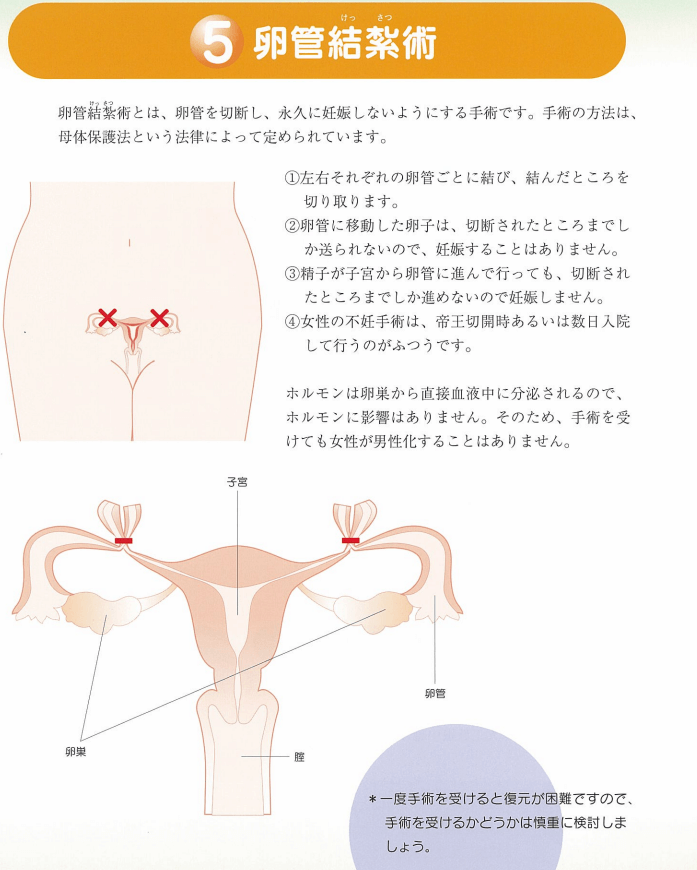
(※引用:「卵管結紮術」厚生労働省様HPより)
子宮内黄体ホルモン放出システム(Intrauterine System)とは、子宮内避妊器具の一つで、黄体ホルモンが付加されていることが特徴である。子宮の中に入った子宮内黄体ホルモン放出システムから徐々に黄体ホルモンが放出され、①低用量ピルと同等の高い避妊効果と②子宮内避妊器具の長期にわたる避妊が行える。また、子宮の病気(子宮腺筋症、子宮筋腫、子宮内膜症)などにより月経の量が多い場合や生理痛が強い場合にも効果がある。
【特徴】
①子宮内膜の成長を抑えられ、月経量の減少や月経痛が軽くなる。
②子宮内にのみ作用し、全身作用がほとんどない。つまり、低用量ピルが持つような副作用はほとんどないと考えられている。低用量ピルの使用を勧められない方(例えば高血圧の方や喫煙者など)でも使用が可能である。
③5年間黄体ホルモンが放出される。その間は低用量ピルと同等の高い避妊効果がある。
【デメリット】
①子宮内黄体ホルモン放出システムを子宮内に挿入した後、軽度の出血が続くことがある。これは放出される黄体ホルモンの影響でおこるもので、時間の経過と共に出血日数や量は減っていく。
②医師による装着、除去が必要。その際に出血や痛みがある。
27 エジンバラ産後うつ病自己評価票について正しいのはどれか。
1.20項目の質問から構成される。
2.産後うつ病を診断するために用いる。
3.9点以上は産後うつ病疑いと判定する。
4.対象は産後うつ病のハイリスク者である。
5.産後うつ病とマタニティブルーズとの鑑別ができる。
解答3
解説

(※図引用:「エジンバラ産後うつ病自己評価票」株式会社杏林舎様HPより)
産後うつ病をスクリーニングするために使用する質問票のこと。10項目の質問で、対象者は過去7日間の気分を答える。日本におけるカットオフポイント(区分点)は9点で、EPDS9点以上で「うつの可能性が高い」と考える。ただし、9点以上がうつ病で、8点以下はうつ病ではないと判断するものではない。
1.× 「20項目」ではなく10項目の質問から構成される。
2.× 産後うつ病を「診断」ではなくスクリーニングするために用いる。ちなみに、スクリーニングとは、無症状の集団を対象に検査を行い、目標とする疾病の罹患者や発症が予測される患者をふるい分けるものである。診断のために追加の精密検査を受けた方が良いかが分かり、早期治療や、根拠に基づく意思決定を行うための判断材料を提供することができる。
3.〇 正しい。9点以上は産後うつ病疑いと判定する。日本におけるカットオフポイント(区分点)は9点で、EPDS9点以上で「うつの可能性が高い」と考える。ただし、9点以上がうつ病で、8点以下はうつ病ではないと判断するものではない。
4.× 対象は、「産後うつ病のハイリスク者」だけでなく産褥期のすべての女性である。
5.× 産後うつ病とマタニティブルーズとの鑑別ができる「ものではない」。
産後うつ病とは、産褥婦の約3%にみられ、産褥1か月以内(特に2週間以内)に発症することが多い。強い抑うつ症状を呈し、育児にも障害が出る。産後うつ病の患者への適切な対応が大切である。抑うつ状態の患者に対し、まずは患者の不安に寄り添い、共感的態度をとることが基本である。
マタニティーブルーズとは、分娩数日後から2週程度の間に多くの褥婦(約30%)が経験し、原因は産後のホルモンの変動である。症状は、涙もろさ、抑うつ気分、不安、緊張、集中力の低下、焦燥感などの精神症状と、頭痛、疲労感、食欲不振などの身体症状がみられる。それらの症状が2週間以上持続する場合には産後うつ病を疑う。
28 在胎38週4日、体重1,700gで出生した男児。低体重のため保育器に収容された。呼吸障害はなかった。生後8時間から哺乳を開始。生後24時間で無呼吸とともに両側上肢の間代性けいれんが30秒間認められたため、血液検査が行われた。
この児の血液生化学所見でけいれんの原因はどれか。
1.血糖値60mg/dL
2.血清カリウム3.0mEq/L
3.血清ナトリウム130mEq/L
4.血清カルシウム6.5mg/dL
5.血清総ビリルビン10.0mg/dL
解答4
解説
・男児(在胎38週4日、体重1,700g)。
・低体重のため保育器に収容された。
・呼吸障害はなかった。
・生後8時間:哺乳を開始。
・生後24時間:無呼吸、両側上肢の間代性けいれん(30秒間)
→本症例(体重1,700g)は、新生児けいれんが疑われる。新生児けいれんの原因には、低血糖、低カルシウム・低マグネシウム・低ナトリウム血症などの代謝異常に伴う場合、感染症(髄膜炎、脳炎など)に伴う場合などがあげられる。
→低出生体重児とは、2500g未満児のこと。1500g未満を「極低出生体重児」、1000g未満を「超低出生体重児」と呼ぶ。外的ストレスをできる限り減らす必要がある。
1.× 血糖値60mg/dLは、本症例のけいれんの原因とはいえない。新生児の血糖値は、生後1時間目では約40~50mg/dl前後である。60mg/dLでは低血糖によるけいれんは考えにくい。
2.× 血清カリウム3.0mEq/Lは、けいれんの原因とはいえない。なぜなら、血清カリウムとけいれんの関連性は低いため。新生児の血清カリウム値は、5.0mEq/L以下である。低カリウム血症とは、血液中のカリウム濃度が3.5mmol/Lを下回っている状態を指し、筋力低下や筋肉のけいれん、麻痺、不整脈などの症状を引き起こすことがある。また、腎臓の機能が低下して尿の排出量が増加する可能性もあり、長期間続くと腎臓に永続的なダメージを与える恐れがある。
3.× 血清ナトリウム130mEq/Lより優先されるものが他にある。なぜなら、本症例(体重1,700g)は、哺乳を開始し、脱水や嘔吐などは認められないため。新生児における低ナトリウム血症の最も頻度の高い原因は、嘔吐、下痢、またはその両方による循環血液量減少性の脱水である。ちなみに、血清ナトリウム濃度が135mEq/L未満になると低ナトリウム血症、120mEq/L以下になると重症と診断される。低ナトリウム血症の主な症状としては、吐き気、疲労感、頭痛、全身倦怠、筋けいれん、意識障害、昏睡などがある。
4.〇 正しい。血清カルシウム6.5mg/dLがけいれんの原因といえる。本症例は、新生児けいれん(特に、新生児低カルシウム血症)疑われる。新生児には,筋緊張低下,頻脈,頻呼吸,無呼吸,哺乳不良,jitteriness,テタニー,および/または痙攣発作などがみられる。新生児低カルシウム血症は,通常生後2日以内に発生し,原因として多いのは早産,在胎不当過小児,母体糖尿病,母体副甲状腺機能亢進症,および周産期仮死などである(※引用:「新生児低カルシウム血症」MSDマニュアルプロフェッショナル版様HPより)。
5.× 血清総ビリルビン10.0mg/dLは、本症例のけいれんの原因とはいえない。なぜなら、新生児の血清総ビリルビン値は、生後5~7日に発生し生後約2週にピークがみられるため。本症例は、生後24時間の新生児である。
早発黄疸とは、生後24時間以内の可視的黄疸と定義されている。早発黄疸では、一般的に高ビリルビン血症を呈し、急性ビリルビン脳症の発症の原因になるため予防が重要である。早発黄疸の客観的評価の補助として経皮黄疸計の使用が有用である。
29 生後1日の女児。在胎40週0日、体重3,300gで出生し、生後6時間から母乳を開始した。生後12時間で肉眼的黄疸が出現した。母の血液型はO型Rh(-)、父の血液型はA型Rh(+) 、児の血液型はA型Rh(+)であった。児の赤血球の直接Coombs<クームス>試験は陰性で、成人A型血球による間接Coombs<クームス>試験は陽性であった。
この児の黄疸の原因として最も考えられるのはどれか。
1.母乳性黄疸
2.Rh式血液型不適合
3.遺伝性球状赤血球症
4.ABO式血液型不適合
5.不規則抗体による血液型不適合
解答4
解説
・生後1日の女児(在胎40週0日、体重3,300g)。
・生後6時間:母乳開始。
・生後12時間:肉眼的黄疸が出現。
・母の血液型はO型Rh(-)、父の血液型はA型Rh(+) 、児の血液型はA型Rh(+)。
・児の赤血球の直接クームス試験:陰性
・成人A型血球による間接クームス試験:陽性
→本症例の経過から、黄疸の原因を分類できるようにしよう。ちなみに、Coombs<クームス>試験では、抗免疫グロブリン抗体を用いて赤血球の細胞膜に免疫グロブリンが結合しているかを調べる。つまり、自己免疫性溶血性貧血の検査である。
1.× 母乳性黄疸は考えにくい。なぜなら、本症例の黄疸は生後12時間であるため。ちなみに、母乳性黄疸とは、日齢7~10ごろから次第に黄疸が増強し、生後1か月を経過しても黄疸が存在して長引く黄疸のことで、この場合には血液中に増加するビリルビンは非抱合型(間接型)であり、尿にも排泄されにくいために尿は黄色に着色しないのが特徴である。
2.× Rh式血液型不適合は考えにくい。なぜなら、Rh式血液型不適合は、2回目の妊娠の時に生じるため。また、Rh血液型不適合で母親が感作された場合は、児の直接クームス試験は必ず陽性になる。
3.× 遺伝性球状赤血球症は考えにくい。なぜなら、本症例の児の赤血球の直接クームス試験が陰性であるため。ちなみに、遺伝性球状赤血球症とは、赤血球膜の遺伝的異常(常染色体優性遺伝)により赤血球が破壊される疾患である。貧血、黄疸、脾腫が主な症状であり、肝臓で処理される前の非抱合型ビリルビン(間接ビリルビン)による黄疸に対して光線療法を行う。
4.〇 正しい。ABO式血液型不適合が、この児の黄疸の原因として最も考えられる。ABO式血液型不適合とは、胎児側の血液と母胎側の血液は混じり合わないようになっているが、何らかの原因により胎児血が母体側に紛れ込んでしまい、胎児の赤血球に対して、母体の免疫反応が起こり、その赤血球を攻撃する抗体ができることにより起こる。その抗体は胎盤を通過することができるため、胎児の赤血球を破壊し、その結果、新生児早期からの黄疸や貧血が出てくる。これがABO式血液型不適合による黄疸である。ABO式血液型不適合の児の赤血球の直接クームス試験が陰性となる理由として、胎児赤血球の抗体レセプターの数が少なく、そのレセプター間の距離が広いためである。したがって、抗原抗体反応が起こっても沈降反応を起こすに至らない。臨床的には、O型のお母さんとA型、もしくはB型の赤ちゃんの組み合わせで比較的よく見られる。日本人の血液型の分布はA型が38%、次いでO型が31%、B型が21%、もっとも少ないAB型は10%である。
5.× 不規則抗体による血液型不適合は考えにくい。なぜなら、本症例の児の赤血球の直接クームス試験が陰性であるため。不規則抗体による血液型不適合とは、母体に認められない血液型(主にABO、Rh型)が胎児にある場合に起こる血液型不適合妊娠の一種である。母体と胎児の血液は通常混ざることがないが、切迫流早産などで絨毛が損傷すると胎児赤血球が母体血管に移行し、母体で胎児赤血球に対する抗体(非定型抗体)が産生される。この抗体を「不規則抗体(多くはIgG抗体)」と呼び、胎児の赤血球表面にある抗原に反応して膜を破壊し、溶血という現象を引き起こす。
Rh式血液型にはD、E、C、c、eなどいくつかの因子があり、このうち「D」の因子を持つ場合を「Rh(+)」(Rhプラス)、持たない場合を「Rh(-)」(Rhマイナス)という。Rh式血液型にはD、E、C、c、eなどいくつかの因子があり、このうち「D」の因子を持つ場合を「Rh(+)」(Rhプラス)、持たない場合を「Rh(-)」(Rhマイナス)という。Rh式血液型不適合妊娠とは、母親の血液型がRh(-)、父親の血液型がRh(+)で、胎児の血液型がRh(+)のため新生児溶血性黄疸が起きる場合をいう。Rh(-)の女性が初めて妊娠し、分娩時にRh(+)の胎児の血液が母体内へ侵入すると、母体にRh(+)の血球に対する抗体がつくられる。これを母体感作といい、Rh(+)の第2子を妊娠したときには、この母体中のIgG抗体が経胎盤的に胎児に移行し、それが胎児の赤血球を破壊する。しかし、妊娠前にすでにRh(-)の母体がRh(+)の供血者からRh因子不適合輸血を受けていれば、その際にすでに感作が成立しているので、初回妊娠による第1児でも症状が出ることがある。そのため、お母さんが抗D抗体を作らないように、妊娠中や出産後の適切な時期に、お母さんに「抗D人免疫グロブリン製剤」を注射することが勧められている。
30 早期新生児期に高カリウム血症をきたすおそれがあるのはどれか。
1.先天性甲状腺機能低下症
2.先天性副腎皮質過形成症
3.メープルシロップ尿症
4.フェニルケトン尿症
5.ガラクトース血症
解答2
解説
新生児マススクリーニングとは、赤ちゃんの先天性代謝異常等の病気をみつけるための検査である。先天性代謝異常等は、①先天性代謝異常、②先天性甲状腺機能低下症、③先天性副腎過形成症をあわせてよぶ。
①先天性代謝異常:生まれつき特定の酵素に異常があって起こる病気である。例えば、フェニルケトン尿症は特定のアミノ酸が体の中で正常に代謝されずに蓄積してしまうため、発育や知能の障害が現れる。しかし、新生児期に発見し治療用のミルクなどの食事療法を続ければ健康な生活を送ることができる。
②先天性甲状腺機能低下症:神経の発達や新陳代謝をつかさどる甲状腺ホルモンが正常に分泌されないため心身の発育不良を起こす。早期にホルモン補充などの適切な治療を開始すれば正常に発育する。
③先天性副腎過形成症:副腎からのホルモンが不足して体のなかのカリウムやナトリウムなどのバランスが崩れ、死にいたることもある病気である。早期に発見することで必要なホルモンを補うなどの治療で発症を抑えることができる。
1.× 先天性甲状腺機能低下症は、高カリウム血症との直接的な関係が低い。先天性甲状腺機能低下症とは、胎児期または周産期に何らかの原因で甲状腺ホルモンの産生が不足したり、作用が不全になったりして、生まれつき甲状腺の働きが弱くなる病気である。全身の代謝が低下することによって、無気力、疲れやすさ、全身のむくみ、寒がり、体重増加、便秘、かすれ声などが生じる。
2.〇 正しい。先天性副腎皮質過形成症は、早期新生児期に高カリウム血症をきたすおそれがある。先天性副腎皮質過形成症とは、副腎皮質の酵素が欠損することで、副腎皮質ホルモンが不足する遺伝性疾患である。特に、副腎皮質ホルモンの1つであるアルドステロンの欠乏により、高カリウム血症を引き起こす可能性がある。アルドステロンとは、腎臓に作用してナトリウムと水の再吸収を促進し、循環血漿量増加を促し血圧を上昇させる。アルドステロンが過剰に分泌されると、高血圧や低カリウム血症、筋力低下などがみられる。ちなみに、副腎皮質ホルモンとは、副腎皮質より産生されるホルモンの総称で、①アルドステロン、②コルチゾール、③アンドロゲンがある。炎症の制御、炭水化物の代謝、タンパク質の異化、血液の電解質のレベル、免疫反応など広範囲の生理学系に関わっている。
3.× メープルシロップ尿症は、高カリウム血症との直接的な関係が低い。メープルシロップ尿症とは、分枝鎖アミノ酸とよばれる3つのアミノ酸であるバリン、ロイシン、イソロイシンが分解される過程で働く酵素の異常によって、体の中に有害な代謝物質が増えて、生体に様々な症状をきたす先天代謝異常症である。初期症状として、元気がない、哺乳力低下、不機嫌、嘔吐などがみられ、進行すると意識障害、けいれん、呼吸困難、筋緊張低下、後弓反張などが出現する。治療として、適切なカロリー(80kcal/kg以上)と電解質輸液、ビタミン投与(B1反応型もある)、蛋白制限などを行う。
4.× フェニルケトン尿症は、高カリウム血症との直接的な関係が低い。フェニルケトン尿症とは、指定難病の一つの遺伝性疾患で、症状は、通常生後数か月から2歳頃までに脳の発達障害を来す。小頭症、てんかん、重度の精神発達遅滞、行動上の問題などの徴候と症状を示す。特有の尿臭(ネズミ尿臭、カビ臭)、赤毛、色白、湿疹がみられることがある。したがって、血液中にフェニルアラニンの高値が続くと、知的能力の発達が同年代の人に比べて低い水準となる知的障害の原因となる。
5.× ガラクトース血症は、高カリウム血症との直接的な関係が低い。ガラクトース血症とは、乳糖の成分であるガラクトースを体内で代謝する際に必要な酵素が欠損(異常)することで、ガラクトースが体内に蓄積し、特有の症状を発症する先天性の疾患である。症状として、症状は、嘔吐、黄疸、下痢、発育異常などがあげられる。治療として、食事からのガラクトースの排除があげられる。
高カリウム血症とは、血清カリウム濃度が5.5mEq/Lを上回ることである。通常は腎臓からのカリウム排泄の低下またはカリウムの細胞外への異常な移動によって発生する。原因としては、①カリウム摂取の増加、②腎臓からのカリウム排泄を障害する薬剤、③急性腎障害または慢性腎臓病などで起こりえる。症状として、悪心、嘔吐などの胃腸症状、しびれ感、知覚過敏、脱力感などの筋肉・神経症状、不整脈などが現れる。
 希望の解説ブログ
希望の解説ブログ 

