この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
1 助産師制度の変遷で正しいのはどれか。
1.産婆規則によって産婆の職業的身分が法的に確立した。
2.産婆規則に代わって産婆法が制定された。
3.保健婦助産婦看護婦法の制定で助産婦の業務が拡大された。
4.医療法の改正によって助産師へ名称が変更された。
解答1
解説
助産師は、「産婆」という名称で江戸時代から職業として一般化していたが、その業務の関係法規がはじめて公布されたのは、明治元(1868)年の太政官布達である。明治7(1874)年に東京・大阪・京都の主要都市三府に発布された医制では、産婆は免状制となり、産科医との業務区別が明確化された。免状(読み:めんじょう)とは、免許の証として授与する文書・免許状のことで、「産婆の免状制」とは、今でいう助産師の免許制度のことを指す。
産婆規則(読み:さんばきそく)は、明治32年(1899年)に公布された。産婆規則と産婆試験規則、ならびに産婆名簿登録規則が公布されたことにより、産婆の資格、試験、産婆名簿の登録、業務範囲などが規定され、初めて全国レベルでの産婆の資質水準の統一が図られた。
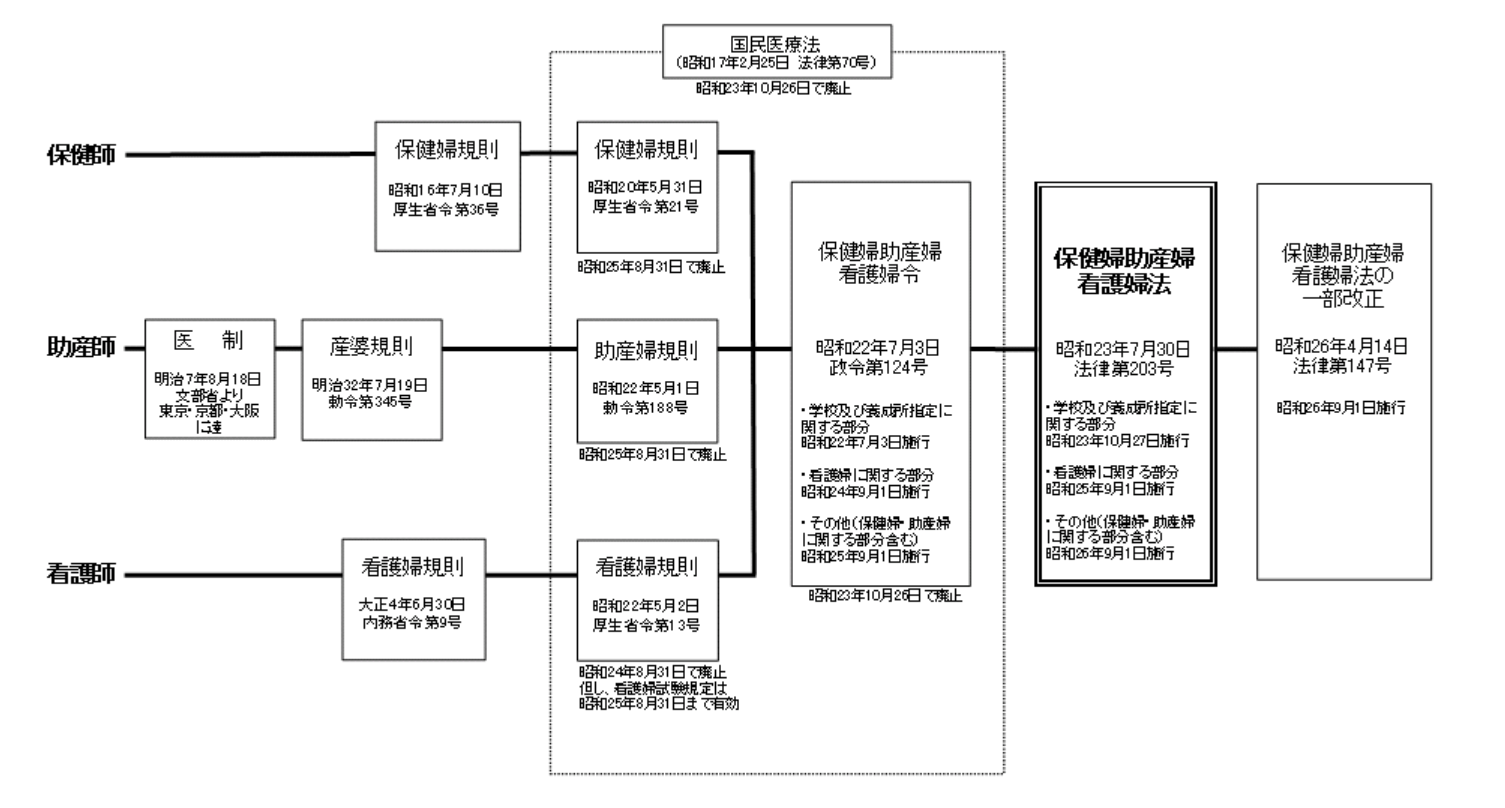
(※図引用:「保健師・助産師・看護師に係る規定の変遷」厚生労働省HPより)
1.〇 正しい。産婆規則によって産婆の職業的身分が法的に確立した。産婆規則(読み:さんばきそく)は、明治32年(1899年)に公布された。産婆規則と産婆試験規則、ならびに産婆名簿登録規則が公布されたことにより、産婆の資格、試験、産婆名簿の登録、業務範囲などが規定され、初めて全国レベルでの産婆の資質水準の統一が図られた。
2.× 産婆規則に代わって、「産婆法」ではなく助産婦規則が制定された(※上図参照)。助産婦規則のあと、保健婦規則と看護婦規則が一緒となり、保健婦助産婦看護婦令となる。
3.× 保健婦助産婦看護婦法の制定で助産婦の業務が、「拡大された」とはいえない。国民医療法の委任に基づく命令として、保健婦規則、助産婦規則、看護婦規則がそれぞれ定められ、地方長官(都道府県知事)資格とされていたが、欧米等の制度を踏まえ、看護婦等の資質の向上や三者を総合する方向が盛り込まれ、各職種の免許制度、試験制度、業務内容等を規定する法律となった。
4.× 「医療法」ではなく保健師助産師看護師法の改正によって助産師へ名称が変更された。医療法とは、病院、診療所、助産院の開設、管理、整備の方法などを定める日本の法律である。①医療を受けるものの利益と保護、②良好かつ適切な医療を効率的に提供する体制確保を主目的としている。
平成13年:保健婦助産婦看護婦法の一部改正
①障害者等に係る欠格事由の見直し
②保健婦、看護婦、准看護婦の守秘義務の創設
③罰則規定の整備(①~③平成13年7月16日施行)
④資格の名称変更(平成14年 3月 1日施行)
保健婦 (士) → 保健師
助産婦 → 助産師(※助産師は女性のみ)
看護婦 (士) → 看護師
准看護婦 (士) → 准看護師
(※一部引用「保健師助産師看護師法等の主な改正経緯」厚生労働省HPより)
2 ジェンダーギャップ指数〈Gender Gap Index〉で正しいのはどれか。
1.指数は男女完全平等を示す。
2.世界保健機関〈WHO〉が公表している。
3.世界における日本の順位は中央よりも下位である。
4.算出には第一次産業従事者を除いたデータが用いられる。
解答3
解説
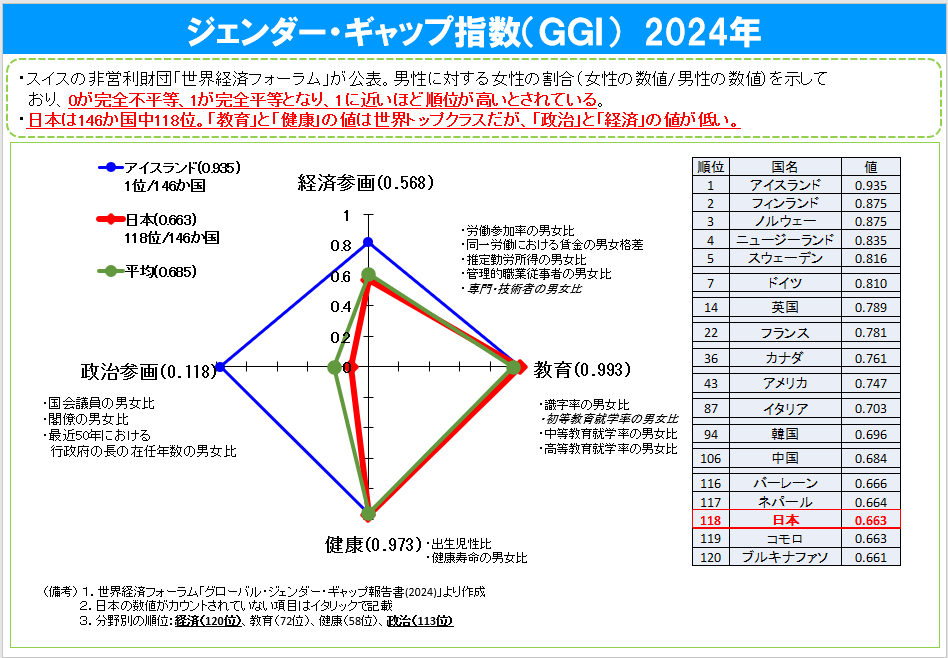
(※引用:「GGI ジェンダー・ギャップ指数」男女共同参画局様HPより)
ジェンダーギャップ指数とは、世界経済フォーラムにより発表される各国における男女格差を測る指数である。世界経済フォーラムが、経済、教育、健康、政治の分野毎に各使⽤データをウェイト付けしてジェンダー・ギャップ指数を算出している。0が完全不平等、1が完全平等を表している。
(※参考:「GGI ジェンダー・ギャップ指数」男女共同参画局様HPより)
1.× 指数は、「男女完全平等」ではなく男女間の格差の大きさを示す。スコアは0から1の範囲で表され、1が完全平等を示し、0に近いほど不平等が大きいことを意味する。したがって、指数自体が「完全平等」を示すわけではなく、その数値で平等にどれだけ近いかを表す。
2.× 「世界保健機関〈WHO〉」ではなく世界経済フォーラム(World Economic Forum, WEF)が公表している。世界経済フォーラムとは、スイスの非営利財団で、経済、政治、学究、その他の社会におけるリーダーたちが連携することにより、世界、地域、産業の課題を形成し、世界情勢の改善に取り組むことを目的とした国際機関である。
3.〇 正しい。世界における日本の順位は中央よりも下位である。日本の順位は、118位/146か国 (2024.6.12発表)である。これは、特に政治的・経済的な分野での男女格差が大きいことが影響している。
4.× 算出には、「第一次産業従事者を除いたデータ」ではなくすべてのデータが用いられる。ジェンダーギャップ指数の算出には、労働参加率や賃金格差、教育機会、健康、政治的な参加など、さまざまな指標が含まれているが、特定の産業の従事者が除外されることはない。したがって、すべての産業のデータが対象となる。ちなみに、第一次産業従事者とは、農業、林業、漁業などの自然から資源を採取する産業に従事している人のことである。
世界保健機関とは、「全ての人々が可能な最高の健康水準に到達すること」を目的として設立された国連の専門機関である。
設置年:昭和23(1948)年
本部:ジュネーブ(スイス)
協力形態:多国間交流
事業内容:発展途上国への国際保健協力、感染症およびその他の疾病(エイズ・結核・マラリア等)の撲滅事業、国際疾病分類(ICD)の作成
備考:①WHOの構成組織である地域的機関は、6つ(アフリカ、アメリカ、東南アジア、ヨーロッパ、東地中海、西太平洋)あり、日本は西太平洋に所属している。②194か国加盟 (2018年4月時点)、③たばこ規制枠組み条約:たばこの消費等が健康に及ぼす悪影響から現在および将来の世代を保護することを目的とし、たばこに関する広告、包装上の表示等の規制及びたばこの規制に関する国際協力について規定。
(※参考:「日本とWHO」厚生労働省HPより)
3 妊娠時のインフルエンザ感染について正しいのはどれか。
1.罹患は胎児水腫の原因となる。
2.妊娠の全期間を通じてワクチンを接種してよい。
3.抗インフルエンザウイルス薬の投与は禁忌である。
4.罹患による母体心肺機能への影響は非妊時よりも小さい。
解答2
解説
1.× 胎児水腫の原因となるのは、「インフルエンザ感染」ではなく、心臓構造異常、不整脈や特発性心筋症などの心血管系の異常、奇形症候群や21トリソミーなどの染色体異常症、TORCH症候群などの感染症、胎児胸部疾患(CPAM)、リンパ管異常などである。ちなみに、胎児水腫とは、お母さんのお腹のなかにいる赤ちゃんの全身がむくんでしまっている状態である。むくみはお腹のなかや、胸のなか、皮膚の下、胎盤などあらゆるところでみられ、赤ちゃんの状態がよくないことを意味する。 胎児水腫を発症した際、赤ちゃんの状態は非常に悪く、死産に陥ることもあります。
2.〇 正しい。妊娠の全期間を通じてワクチンを接種してよい。インフルエンザワクチンは、妊娠のどの時期においても安全に接種でき推奨されているため。妊婦がインフルエンザに感染すると重症化しやすい。また、妊婦自身がインフルエンザに感染するのを防ぐことができるだけでなく、自然流産、早産、低出生体重児、胎児死亡のリスクを軽減できることが報告されている。
3.× 抗インフルエンザウイルス薬の投与は禁忌「ではない」。抗インフルエンザ薬とは、インフルエンザ感染が疑われる場合、妊娠中の重症化を防ぐため、早期に治療を開始するためのものである。したがって、妊娠中でも使用可能である。
4.× 罹患による母体心肺機能への影響は非妊時よりも「大きい」。なぜなら、妊娠中は心肺機能に負荷がかかりやすいため。したがって、特に肺炎や呼吸不全のリスクが高く、重症化しやすい。
心疾患合併の頻度は全分娩の1~3%である。妊娠により母体では様々な生理的変化が出現する。中でも、循環器系変化は顕著である。循環血液量と心拍出量は妊娠の進行と伴に増加し、妊娠28~32週頃にはピークとなり、非妊娠時の約1.5倍の増加を示す。正常妊娠ではこうした増加に対し、末梢血管抵抗が低下し、腎臓や子宮への血流量を増加させている。実際、腎血流量は非妊娠時に比べ30%増加し、子宮血流量は10倍になる。これらの循環変化は母体が順調に胎児を育んで行く上に必須のものであるが、心疾患を合併した妊婦ではしばしば負担となる。また、分娩中は子宮収縮により静脈環流量が増加し、第2期では努責による交感神経興奮により頻脈になり、心拍出量が増加する。したがって、分娩中は心疾患合併妊婦の症状が悪化する危険な時期といえる。分娩後(産褥早期)、子宮は急速に収縮し静脈環流量が増加するが、循環血液量は急には減少しないため、一過性に心負担は増加する。この心拍出量増加は、産後の利尿により循環血液量が減少するまで継続する。産褥期に一過性に浮腫が増悪することがあるが、こうした循環器系変化のためと考えられる。
(※一部引用:「周産期看護マニュアル よくわかるリスクサインと病態生理」(中井章人著,東京医学社)より)
4 ヒトパピローマウイルス〈HPV〉ワクチンについて正しいのはどれか。
1.2回接種が推奨されている。
2.全ての型のHPVに対応している。
3.性交渉未経験の女性に効果が高い。
4.接種後は子宮頸がん検診は不要である。
解答3
解説
ヒトパピローマウイルス〈HPV〉感染症を防ぐワクチン(HPVワクチン)は、小学校6年~高校1年相当の女子を対象に、定期接種が行われている。子宮頸がんをおこしやすいタイプであるHPV16型と18型の感染を防ぐことができ、子宮頸がんの原因の50~70%を防ぐ。
ヒトパピローマウイルス(HPV)は、性的接触のある女性であれば50%以上が生涯で一度は感染するとされている一般的なウイルスである。 子宮頸がんを始め、肛門がん、腟がんなどのがんや尖圭コンジローマ等多くの病気の発生に関わっている。特に、近年若い女性の子宮頸がん罹患が増えている。
1.× 「2回」ではなく3回接種が推奨されている。ヒトパピローマウイルスワクチンは、産婦人科や小児科や内科などで接種をおこなえ、肩に近い腕または大腿部の筋肉に注射する。十分な抗体を作るため最初の接種から半年の間に3回の接種が必要である。
2.× 「全ての型」ではなく、主に16型と18型のHPVに対応している。ヒトパピローマウイルス(HPV)は、主に性交渉によって生殖器やその周辺の粘膜にイボをつくるウイルスで、遺伝子型は150種類以上ある。ハイリスク群とローリスク群に分類される。
3.〇 正しい。性交渉未経験の女性に効果が高い。なぜなら、ヒトパピローマウイルスは、性交渉時に感染することがほとんどであるため。したがって、性交渉の経験がない女性は、感染している可能性が低いため、子宮頸がんになる可能性も低くなる。つまり、性交渉未経験の女性に対して接種することで、感染する前に予防効果を最大限に得ることができる。
4.× 接種後は、子宮頸がん検診が不要とはいない。接種後も子宮頸がん検診は必要である。なぜなら、ヒトパピローマウイルスワクチンは、子宮頸がんの主な原因であるHPVの特定の型に対して予防効果を持つものの、すべての子宮頸がんの原因を防ぐわけではないため。
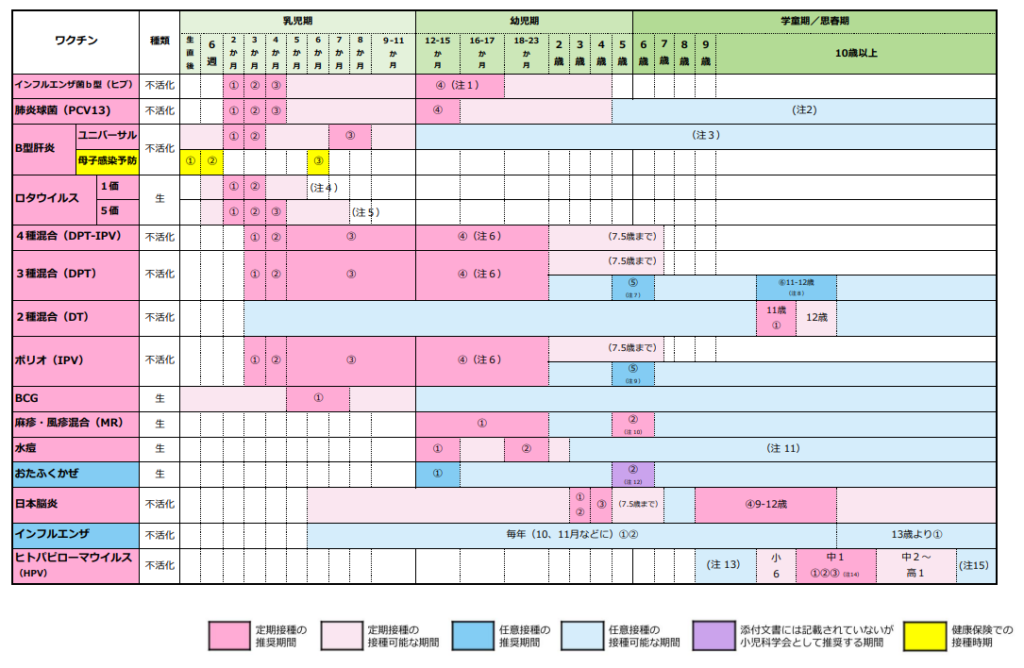
(※表引用:「予防接種スケジュール」日本小児学会より)
5 妊娠中の生殖器の変化で正しいのはどれか。
1.腟の酸度はpH4前後になる。
2.リビド着色とは外陰部の色素沈着である。
3.子宮頸部の軟化は体部と同時期に始まる。
4.経産婦では妊娠初期から内子宮口は開大している。
解答1
解説
1.〇 正しい。腟の酸度は、pH4前後になる。なぜなら、乳酸桿菌であるデーデルライン桿菌は、腟内を酸性に保つ働きがあり、異常細菌の増殖を防ぐ腟の自浄作用を行うため。したがって、妊娠中は乳酸桿菌が増加し強酸性となる。細菌性腟症の主な特徴は、善玉菌(乳酸桿菌)の数量の減少と有害な細菌の増加が起こる。
2.× リビド着色とは、「外陰部の色素沈着」ではなく子宮膣部や膣壁の色の変化である。リビド着色とは、妊娠によって増加するエストロゲンにより血管の怒張やうっ血が生じ、それにより子宮膣部や膣壁の色が「妊娠初期は紅紫色、末期には暗い藍紫色」に変化することをいう。
3.× 子宮頸部の軟化は、体部と「同時期に」ではなく遅れて始まる。子宮頚管の筋組織の割合は10~15%と少なく、結合組織(コラーゲン)の多いことが特徴である。その結果、 妊娠の進行にともなって子宮体部は軟化するが、頸管は、比較的硬いままで経過して子宮内容の排出を防ぐ。しかし妊娠末期になると、①子宮頸部は種々のホルモンの作用を受けて組織構成に変化が生じること、②児の先進部は頸管壁を圧服するようになる、などにより総合的な結果として、頸管の軟化や展退(頸管の熟化)が次第に起こる。
4.× 経産婦では、妊娠初期から内子宮口は「開大」ではなく閉鎖している。経産婦の外子宮口は、以前の出産で一度開大したことがあるため、分娩気にやや開いていることがあるものの、妊娠初期から内子宮口が開いていることはない。組織学的内子宮口開大は、分娩第2期の娩出期に著明となる。妊娠22週から37週未満で、組織学的内子宮口開大が認められた場合は、切迫早産が疑われる。組織学的内子宮口とは、子宮内膜と子宮頸部内膜との境界を示し、解剖学的内子宮口は肉眼的な子宮腔と子宮頸管の組織学的な境界を示す。分娩第1期間に解剖学的内子宮口が開大し生理的収縮輪と呼ばれる。その後分娩第2期に組織学的内子宮口開大する。
心疾患合併の頻度は全分娩の1~3%である。妊娠により母体では様々な生理的変化が出現する。中でも、循環器系変化は顕著である。循環血液量と心拍出量は妊娠の進行と伴に増加し、妊娠28~32週頃にはピークとなり、非妊娠時の約1.5倍の増加を示す。正常妊娠ではこうした増加に対し、末梢血管抵抗が低下し、腎臓や子宮への血流量を増加させている。実際、腎血流量は非妊娠時に比べ30%増加し、子宮血流量は10倍になる。これらの循環変化は母体が順調に胎児を育んで行く上に必須のものであるが、心疾患を合併した妊婦ではしばしば負担となる。また、分娩中は子宮収縮により静脈環流量が増加し、第2期では努責による交感神経興奮により頻脈になり、心拍出量が増加する。したがって、分娩中は心疾患合併妊婦の症状が悪化する危険な時期といえる。分娩後(産褥早期)、子宮は急速に収縮し静脈環流量が増加するが、循環血液量は急には減少しないため、一過性に心負担は増加する。この心拍出量増加は、産後の利尿により循環血液量が減少するまで継続する。産褥期に一過性に浮腫が増悪することがあるが、こうした循環器系変化のためと考えられる。
(※一部引用:「周産期看護マニュアル よくわかるリスクサインと病態生理」(中井章人著,東京医学社)より)
 希望の解説ブログ
希望の解説ブログ 


助産師国家試験勉強に使わせていただいています。
第95回問2 ジェンダーギャップについての問題ですが、選択肢1の指数が抜けています。
修正していただけると助かります。
コメントありがとうございます。
1.× 指数は、「男女完全平等」ではなく男女間の格差の大きさを示す。スコアは0から1の範囲で表され、1が完全平等を示し、0に近いほど不平等が大きいことを意味する。したがって、指数自体が「完全平等」を示すわけではなく、その数値で平等にどれだけ近いかを表す。
と書かれていると思いますが、もう少し詳しく修正箇所を教えていただけますでしょうか。
今後ともよろしくお願いいたします。