この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
6 着床について正しいのはどれか。
1.受精後1週で完了する。
2.桑実胚の状態で着床する。
3.子宮内膜が着床に適しているのは分泌期である。
4.着床後は脱落膜からプロゲステロンが分泌される。
解答3
解説
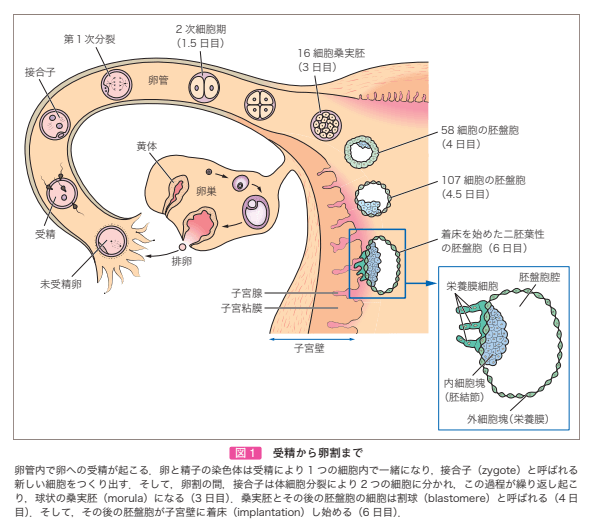
(※図引用:「基礎編―人体発生―」腹腔内内ヘルニア大全HPより)
1.× 着床は、受精後1週で「完了」ではなく開始する。着床とは、輸送された受精卵が子宮内膜に接着し、さらに埋没するまでの過程をいう。受精卵は、胚盤胞の状態で子宮内膜に接着する。着床は排卵後7~10日頃から始まり、受精後12日頃に完了する。
2.× 「桑実胚」ではなく胚盤胞の状態で着床する。卵管内で卵への受精が起こる。卵と精子の染色体は受精により1つの細胞内で一緒になり、接合子と呼ばれる新しい細胞をつくり出す。そして、卵割の間、接合子は体細胞分裂により2つの細胞に分かれ、この過程が繰り返し起こり、球状の桑実胚になる(3日目)。桑実胚とその後の胚盤胞の細胞は割球と呼ばれる(4日
目)。そして、その後の胚盤胞が子宮壁に着床し始める(6日目)。
3.〇 正しい。子宮内膜が着床に適しているのは分泌期である。なぜなら、分泌期は、子宮内膜が成長を止めて受精卵が着床できるよう準備をする時期であるため。
4.× 着床後は、「脱落膜」ではなく黄体からプロゲステロンが分泌される。妊娠が成立すると黄体はプロゲステロンを出し、子宮内膜は脱落膜化を完了する。ちなみに、脱落膜とは、子宮の粘膜が妊娠に際し、肥大増殖して厚く柔らかく変化したものである。 妊娠しなければ黄体はプロゲステロンを出さなくなり、子宮内膜も出血(消退出血)を伴って剥げ落ちる。これを月経という。
・卵胞期:1回の月経周期が始まると脳の底の方にある下垂体というところから、卵を包んでいる卵胞を刺激する卵胞刺激ホルモン(FSH)が分泌されはじめ、卵胞は大きくなると同時に女性ホルモン(エストロゲン)を分泌する時期。
・増殖期:女性ホルモン(エストロゲン)が新しい子宮内膜を成長させていく時期。卵胞期と増殖期とはだいたい同じ時期。
・黄体期:排卵した後の卵胞(黄体)から黄体ホルモン(プロゲステロン)が分泌されるようになる時期。
・分泌期:子宮内膜が成長を止めて受精卵が着床できるよう準備をする時期。
7 胎児の呼吸器系の発生で正しいのはどれか。
1.肺水の組成は羊水とは異なる。
2.肺胞は在胎30週ころに完成する。
3.在胎10週には呼吸細気管支の分枝が完成する。
4.肺サーファクタントの分泌は在胎30週ころがピークである。
解答1
解説
肺の成熟は次の4段階に分けられる。
①腺様期:胎生17週頃までの気管支と終末気管支が形成された時期で、気管支内腔は閉鎖しており、腺構造を呈す。
②管状期:胎生25週頃までを指し、気管支内腔は拡張している。呼吸細気管支では数個の終末嚢(原始肺胞)を形成し、肺組織は毛細血管に富む。
③終末嚢期:胎生25週頃から出生にいたる時期で、原始肺胞や毛細血管が増殖する。さらにⅢ型肺胞上皮細胞による界面活性物質の産生が見られる。
④肺胞期:出生前2ヶ月頃から8歳頃までの時期。肺胞を覆う1型肺胞上皮細胞が極めて薄くなり、毛細血管が胞内へ突出した形態をなす。これにより血液一空気関門が構築され、ガス交換が可能となる。また、34週には界面活性物質の産生がはじまる。
(※参考:「肺の発生と血管構築」三菱化学生命科学研究所より)
1.〇 正しい。肺水の組成は羊水とは異なる。妊娠の初期と妊娠中期~後期では羊水の起源は大きく違う。妊娠の初期は、母体からの起源が主で、羊膜や絨毛膜を介して母体の血漿成分が漏出してできる。妊娠の中期(妊娠20週前後)以降では、胎児の尿が羊水の主な産生源となる。胎児の尿量は妊娠20週では100ml/日であるが、妊娠40週には1,200ml/日以上にも達する。
2.× 肺胞は「在胎30週ころ」ではなく在胎34週ころに完成する。在胎34週ころに肺機能が成熟する。ちなみに、在胎26~30週ころは、胎児の肺の構造が完成する時期である。
3.× 呼吸細気管支の分枝が完成するのは、「在胎10週(腺様期)」ではなく胎生25週頃(管状期)である。腺様期とは、胎生17週頃までの気管支と終末気管支が形成された時期で、気管支内腔は閉鎖しており、腺構造を呈す。一方、管状期とは、胎生25週頃までを指し、気管支内腔は拡張している。呼吸細気管支では数個の終末嚢(原始肺胞)を形成し、肺組織は毛細血管に富む。
4.× 肺サーファクタントの分泌は、「在胎30週ころがピーク」ではなく在胎34週以降にならないと十分に産生できない。肺サーファクタントとは、肺胞の空気が入る側へと分泌されている界面活性剤である。なお、肺サーファクタントは単一の成分ではなく、リン脂質を主成分とした混合物である。出生して肺呼吸が始まったときに肺サーファクタントが欠乏していると、肺胞内壁の水分が作り出す表面張力による肺を押しつぶすような力に対抗できない。肺がつぶれて伸展できず呼吸が障害される(新生児呼吸窮迫症候群の原因)。医薬品としての肺サーファクタントを治療に使う。
8 卵膜の構造と機能について正しいのはどれか。
1.羊水の一部を産生・吸収する。
2.胎児側の表面はざらざらしている。
3.被包脱落膜と基底脱落膜は癒合して卵膜を形成する。
4.母体側から順に、絨毛膜、脱落膜、羊膜の3層からなる。
解答1
解説
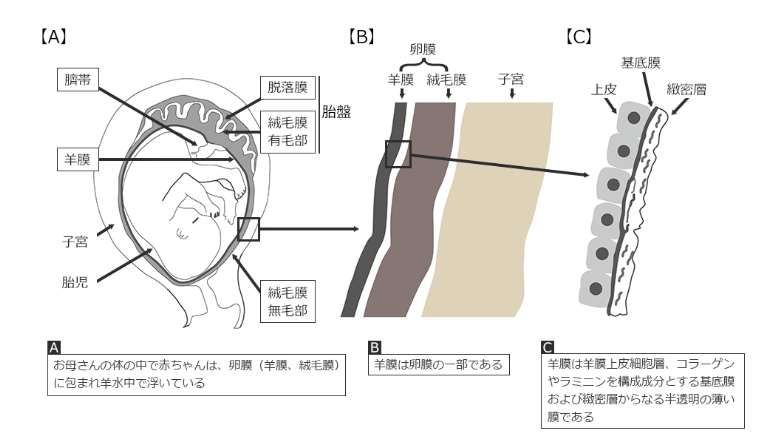
(※図引用:「羊膜のご提供をお考えのお母さまへ」東京歯科大学様HPより)
1.〇 正しい。卵膜は羊水の一部を産生・吸収する。卵膜とは、おなかの赤ちゃんを包む3層の薄い膜のことである。外側から脱落膜、絨毛膜、羊膜の3層に分かれている。羊水の機能としては、①卵膜と羊水によって外的な衝撃、②細菌やウイルス等の感染から守る。羊水は妊娠期間を通じて胎児と胎盤を含む卵膜表面からの産生と吸収の循環を繰り返しある一定量を維持している。
2.× 胎児側の表面は「ざらざら」ではなくツルツルしている。なぜなら、お産が始まると卵膜が破れて羊水が流れ出し(破水)、羊水が産道を清めて、赤ちゃんを通りやすくするため。
3.× 被包脱落膜と基底脱落膜は癒合して、「卵膜」ではなく胎盤を形成する。卵膜とは、おなかの赤ちゃんを包む3層の薄い膜のことで、外側から脱落膜、絨毛膜、羊膜の3層に分かれている。一方、胎盤とは、母体の組織に由来する基底脱落膜と、胎児の組織である絨毛が一緒になって構成されており、円盤状の基底脱落膜のなかに絨毛が納まっているような形をしている。胎児に酸素や栄養素を与えるベースである胎盤は、妊娠の経過とともに発達し、分娩期には直径20cm、厚さ2〜3cm、重さ500gの円盤状となる。
4.× 母体側から順に、「絨毛膜、脱落膜、羊膜」ではなく、脱落膜、絨毛膜、羊膜の3層からなる。
9 Aさん(32歳、初産婦)は既往歴・家族歴ともに特記すべきことはなく、妊娠経過に異常はない。妊娠37週に妊婦健康診査のため助産師外来を受診した。
Aさんの状態について現時点で医師への報告が必要な情報はどれか。
1.子宮底28cm
2.粘液性の血性分泌物を少量排出
3.断続的な10〜15分の弱い子宮収縮
4.ノンストレステスト< NST >で胎児の一過性頻脈が20分間に2回
解答1
解説
・Aさん(32歳、初産婦)
・既往歴・家族歴:特記すべきことはない。
・妊娠経過:異常なし。
・妊娠37週:妊婦健康診査のため助産師外来を受診した。
→本症例は妊娠37週(9か月ごろ)である。正期産とは、妊娠37週0日から妊娠41週6日までの出産のことをいう。子宮底長の基準値は、妊娠5ヶ月未満までは「妊娠月数 × 3cm」の計算式で求められる。胎児の成長も早くなり、羊水量も増える妊娠6ヶ月以降は「妊娠月数 × 3cm + 3cm」が基準値である。つまり、本症例の場合の子宮底長の基準値として、「33cm」である。
1.〇 正しい。子宮底28cmは、Aさんの状態について現時点で医師への報告が必要な情報である。なぜなら、本症例は妊娠37週(9か月ごろ)であるため。子宮底長の基準値は、妊娠5ヶ月未満までは「妊娠月数 × 3cm」の計算式で求められる。胎児の成長も早くなり、羊水量も増える妊娠6ヶ月以降は「妊娠月数 × 3cm + 3cm」が基準値である。つまり、本症例の場合の子宮底長の基準値として、「33cm」である。
2.× 粘液性の血性分泌物を少量排出/断続的な10〜15分の弱い子宮収縮は、正常な経過の徴候である。分娩の開始が近づいているサインとして、①おしるし(血性分泌)、②規則的な子宮収縮があげられる。①おしるし(血性分泌):分娩前の子宮の収縮(前陣痛)によって子宮口が開き始めると、卵膜(胎児を包んでいる膜)が子宮から少しずつはがれて、ここからにじみ出る血液と、子宮口の分泌物が混じったおりものがみられる。分娩の準備ができた「しるし」ではあるが、すぐに分娩になるとは限らない。分娩の4~5日前にみられることもあり、陣痛が始まってからみられることもある。また、「おしるし」が、みられないこともある。②規則的な子宮収縮:お腹が張って、腰へもひびく状態が一定の間隔で規則的に起こる。この子宮収縮が10分間隔で起こるようになったら陣痛が始まったことになる(参考:「1.お産の始まりと入院 」松戸市HPより)。
4.× ノンストレステスト< NST >で胎児の一過性頻脈が20分間に2回は、正常な経過の徴候である。ノンストレステスト(non-stress test:NST)とは、分娩監視装置を用いて子宮収縮や胎児心拍、胎動の状態で調べ、胎児の健康状態を判定するものである。陣痛(子宮収縮)などのストレスがない状態で妊婦に行う検査である。胎児は、20~40分ごとに睡眠と覚醒を繰り返すため通常40~60分間計測を行う。一過性頻脈とは、胎児が体を動かすとき(胎動があるとき)、一時的に心拍数が多くなることをいい、一定範囲で出るのが正常である。妊娠中、20分間のノンストレステスト< NST >をしている間に、心拍数15bpm以上15秒以上の一過性頻脈が2回以上あれば、胎児の状態は「良好な状態:well-being」と判断される。
子宮底長とは、恥骨の中央から子宮の上の端までの直線距離を計測した数値のことで、子宮がどれくらい大きくなっているかを表したものである。医師や助産師が恥骨結合(股関節付近の左右の恥骨をつなぐ部分)の上縁にメジャーの端をあて、子宮低の最高点のところまでの長さを測る。子宮底長の測定方法として、基本的に診察台に仰向け(膝軽度屈曲位)で、お腹を出して行う。子宮底長の基準値は、妊娠5ヶ月未満までは「妊娠月数 × 3cm」の計算式で求められる。胎児の成長も早くなり、羊水量も増える妊娠6ヶ月以降は「妊娠月数 × 3cm + 3cm」が基準値である。おなかのふくらみが分かる妊娠4ヶ月くらいから測り始める。
10 Aさん(16歳、初産婦)は妊娠16週である。近隣の診療所からの紹介で、妊婦健康診査と分娩の予約のため病院の産科外来を1人で受診した。
このときの情報収集で最も優先されるのはどれか。
1.就学の状況
2.家族との関係
3.バースプラン
4.胎動自覚の有無
解答2
解説
・Aさん(16歳、初産婦、妊娠16週)
・妊婦健康診査と分娩の予約のため病院の産科外来を1人で受診した。
→本症例は16歳であることから「高校生(若年妊婦)」と考えられるため。今後、「出産する場合」でも「中絶する場合」でも経済的・精神的・環境的にも負担が大きい。周りのサポートは必須であるため、それらを優先して情報収集するのが望ましい。
1.× 就学の状況より優先度が高いものがほかにある。なぜなら、16歳は義務教育(中学校)が終了しており、確実に高校生(就学)しているとは限らないため。もちろん就学していていた場合は、就学の状況だけでなく、在籍校の考えや方針、妊娠の継続サポートが必要となっていく。
2.〇 正しい。家族との関係は、情報収集で最も優先される。なぜなら、本症例は16歳であることから「高校生(若年妊婦)」と考えられるため。今後、「出産する場合」でも「中絶する場合」でも経済的・精神的・環境的にも負担が大きい。周りのサポートは必須であるため、それらを優先して情報収集するのが望ましい。
3.× バースプランより優先度が高いものがほかにある。なぜなら、本症例は16歳で、今後「出産する」か「中絶する」かAさんがどのように考えているのか分からないため。まずはAさんの状況収集に努め、健康状態やサポート体制などの調整を優先するべきである。ちなみに、バースプランとは、妊婦さんやご家族にとって素敵なお産・望むお産にするために、妊婦さんとご家族が妊娠中やお産についての希望や一緒に頑張ること、助産師に求めることなどを記入する用紙である。バースプランを書くことで、お産への心の準備もでき、落ち着いた状態でお産にのぞむことができる。
4.× 胎動自覚の有無より優先度が高いものがほかにある。ぜなら、本症例は16歳で、今後「出産する」か「中絶する」かAさんがどのように考えているのか分からないため。まずはAさんの状況収集に努め、健康状態やサポート体制などの調整を優先するべきである。ちなみに、胎動自覚の有無は、妊婦健診などで妊娠中期(16~28週未満)以降に確認することが多い。
①妊娠初期(12週未満)と②妊娠12 週〜22 週未満の場合では中絶手術の方法やその後の手続きが異なる。人工妊娠中絶手術は母体保護法が適応される場合で、今回の妊娠を中断しなければならないときに行う手術である。
①妊娠初期(12週未満):子宮内容除去術として掻爬法(そうは法、内容をかきだす方法)または吸引法(器械で吸い出す方法)が行われる。子宮口をあらかじめ拡張した上で、ほとんどの場合は静脈麻酔をして、器械的に子宮の内容物を除去する方法である。通常は10 〜15分程度の手術で済み、痛みや出血も少ないため、体調などに問題がなければその日のうちに帰宅できる。
②妊娠12週〜22週未満:あらかじめ子宮口を開く処置を行なった後、子宮収縮剤で人工的に陣痛を起こし流産させる方法をとる。個人差はあるが、体に負担がかかるため通常は数日間の入院が必要になる。妊娠12週以後の中絶手術を受けた場合は役所に死産届を提出し、胎児の埋葬許可証をもらう必要がある。
中絶手術はほとんどの場合、健康保険の適応にはならない。妊娠12週以後の中絶手術の場合は手術料だけでなく入院費用もかかるため経済的な負担も大きくなる。したがって、中絶を選択せざるをえない場合は、できるだけ早く決断した方がいろいろな負担が少なくて済む。
 希望の解説ブログ
希望の解説ブログ 

