この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
16 子宮内反症の特徴について正しいのはどれか。
1.分娩第3期に起こる。
2.低置胎盤がリスク因子である。
3.妊娠高血圧症候群に合併する。
4.帝王切開術を受けた産婦に多い。
5.発生頻度は全産婦の0.1%程度である。
解答1
解説
子宮内反とは、子宮が内膜面を外方に反転した状態をいう。子宮が裏返しになり子宮内膜面が腟内または腟外に露出し、胎盤剝離面から出血が続く状態である。病因は①外因性と②内因性、③もしくは複合したものがある。①ほとんどが外因性で、胎盤剝離前の臍帯牽引によることがもっとも多く、他のリスク因子として癒着胎盤や過短臍帯、臍帯巻絡がある。②内因性のものとしては、子宮奇形に伴う子宮筋の弛緩、多胎妊娠、巨大児、羊水過多などの子宮筋が弛緩した状態に起こりやすい。また、外因性と内因性が複合して発症する場合もある。
1.〇 正しい。分娩第3期に起こる。なぜなら、分娩第3期(胎児を娩出してから胎盤を娩出するまでの期間)は、子宮が収縮し、胎盤を排出しようとする過程で発生することが多いため。
2.× 「低置胎盤」ではなく胎盤剝離前の臍帯牽引がリスク因子である。ちなみに、低置胎盤のリスク因子としては、高齢妊娠、多産、子宮手術の既往(帝王切開や子宮筋腫核出術など)、子宮内操作(子宮内膜掻爬術、子宮鏡下手術など)、喫煙などである。
3.× 妊娠高血圧症候群に「合併する」とはいえない。なぜなら、過度の臍帯牽引や子宮の弛緩が主な原因であるため。ちなみに、妊娠高血圧症候群とは、妊娠時に高血圧(収縮期血圧140mmHg以上、または拡張期血圧90mmHg以上)を発症した場合をいう。妊娠前から高血圧を認める場合、もしくは妊娠20週までに高血圧を認める場合を高血圧合併妊娠という。妊娠20週以降に高血圧のみ発症する場合は妊娠高血圧症、高血圧と蛋白尿を認める場合は妊娠高血圧腎症と分類される。
4.× 帝王切開術を受けた産婦に「多い」とはいえない。帝王切開術後の合併症として、血栓症、切開した組織や臓器の癒着、子宮創部縫合不全、弛緩出血などがあげられる。
5.× 発生頻度は全産婦の「0.1%」ではなく0.05~0.005%程度である。子宮内反症の発生頻度は、2000~20000分娩に1例(0.05~0.005%)といわれる(※データ引用:「子宮内反症が増えている―子宮体部無力症化?」一般社団法人 関東連合産科婦人科学会様HPより)。
【分娩第1期】
陣痛の開始から、子宮口(子宮頸部)が完全に開く(全開大、約10cm)までの期間を指す。
・分娩第1期
「①潜伏期」と「②活動期」に分けられる。
①潜伏期:陣痛がリズミカルになり、子宮頸部が薄くなり4cmほど開いた状態まで(初産婦で12時間・経産婦で5時間程度かかる)の時期を示す。
②活動期:子宮口が4センチから10cm(全開)に開き、胎児の一部が胎盤内に降りてくる(初産婦で3時間・経産婦で2時間程度かかる)。いきみたくなって来る段階である。
・分娩第2期:赤ちゃんが産道を通っている間
子宮口が完全に開大してから胎児を娩出するまでの期間を指す。この段階は初産婦では平均45~60分間、経産婦では15~30分間続く。
・分娩第3期:「後産」の時期
胎児を娩出してから胎盤を娩出するまでの期間である。この段階は数分間で終わるのが普通であるが、最大30分ほど続くこともある。
17 在胎37週3日。助産所にて正常分娩で出生した2,330gの児。Apgar<アプガー>スコアは1分後、5分後ともに9点(皮膚色-1 点)で、呼吸数75/分、心拍数160/分であった。出生後2時間が経過し、直腸温37.4℃、呼吸数80/分、心拍数150/分。心雑音を認め、末梢性チアノーゼは持続している。
この時点で緊急搬送が必要と判断される情報で最も重要なのはどれか。
1.出生時体重2,330g
2.末梢性チアノーゼ
3.直腸温37.4℃
4.呼吸数80/分
5.心雑音
解答4
解説
・在胎37週3日(正常分娩、2,330g)。
・アプガースコア:1分後、5分後ともに9点(皮膚色-1 点)
・呼吸数75/分、心拍数160/分。
・出生後2時間後:直腸温37.4℃、呼吸数80/分、心拍数150/分。
・心雑音、末梢性チアノーゼは持続。
→上記評価から正常範囲と異常なものがわかるようにしておこう。
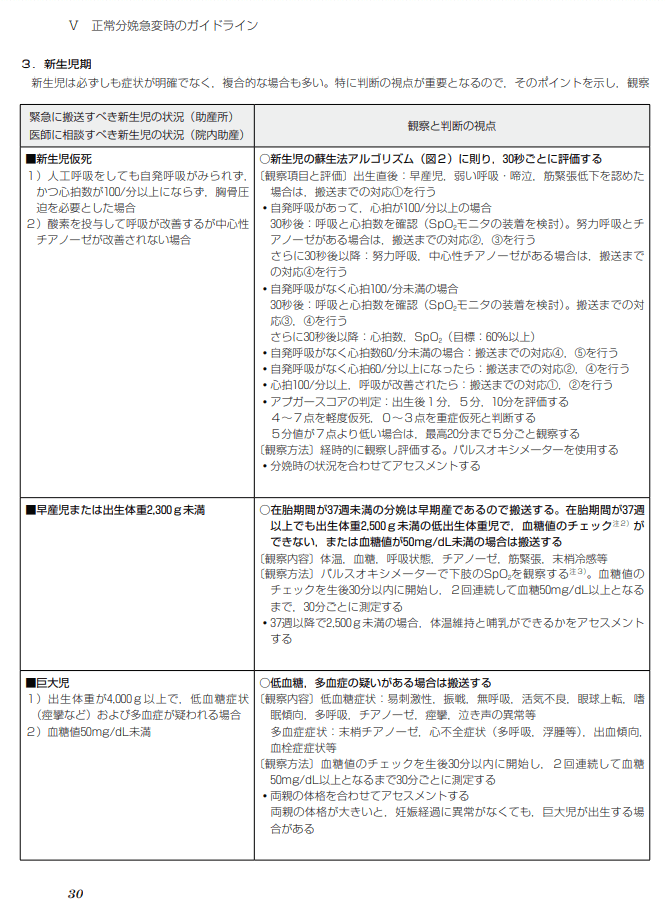
(※図引用:「Ⅳ.正常分娩急変時のガイドライン P30」助産業務ガイドラインより)
1.× 出生時体重2,330gより優先されるものが他にある。なぜなら、「早産児または出生体重2,300g未満 」に該当しないため。
2.× 末梢性チアノーゼより優先されるものが他にある。なぜなら、中心性チアノーゼが認められていないため。新生児仮死に該当するものとして、「①人工呼吸をしても自発呼吸がみられず、
かつ心拍数が100/分以上にならず、胸骨圧迫を必要とした場合。②酸素を投与して呼吸が改善するが中心性チアノーゼが改善されない場合」があげられる。
3.× 直腸温37.4℃より優先されるものが他にある。なぜなら、本症例の直腸温37.4℃(正常範囲内)であるため。出生直後の体温は、直腸温を測定することが多い。出生直後の正常な直腸温は37.5~38.0℃であり、生後3~4時間で36.5~37.0℃に安定する。
4.〇 正しい。呼吸数80/分が最も優先される情報である。なぜなら、呼吸数80/分(多呼吸)となっているため。新生児の呼吸の正常値は40~50回/分(文献によっては30~60回/分)である。呼吸窮迫や他の重大な問題(例えば、肺疾患や心疾患など)を示唆する可能性がある。
5.× 心雑音より優先されるものが他にある。なぜなら、必ずしも心雑音が異常とはいえないため。特に生後1~2日以降に初めて心雑音が聴取される場合、動脈管開存などの可能性がある。動脈管開存症とは、胎児期に開存している大動脈と肺動脈間に存在する動脈管が出生後も自然閉鎖せず開存状態を維持した疾患である。つまり、出生後に動脈管が自然閉鎖しない病気である。大動脈から肺動脈への短絡が生じ、管が大きいと左心系の容量負荷になる。出生後は肺動脈圧が下がるため、胎児期とは逆に大動脈から肺動脈へ血液が流れるようになり、肺の血流が増加する。したがって、典型例では、ピークがⅡ音に一致した漸増・漸減型で、高調・低調両成分に富む荒々しい雑音(machinery murmur)が左第2肋間を中心に聴取される。治療が必要な症状として、動脈管が太く、たくさん血液が肺に流れて肺うっ血による心不全症状(哺乳不良、嘔吐、体重増加不良、頻脈、頻呼吸、尿量減少など)を引き起こした場合である。
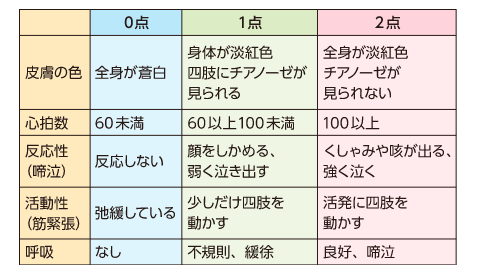
(※画像引用:ナース専科様HPより)
収縮期心雑音とは、収縮期に発生する雑音のことである。心臓には血液を全身に送り出す①収縮期と、血液を心臓内に貯めこむ②拡張期の2つの周期がある。心雑音はこの収縮期に発生する雑音(収縮期雑音)と、拡張期に発生する雑音(拡張期雑音)がある。
心音は、「ドックン、ドックン」と表記するが、これ以外の音が聞こえたり、通常よりも一部の音が大きく聞こえることを一般的に「心雑音」と呼ぶ。この場合、「心音の異常」という意味で「心雑音」が使われるが、正確には間違っています。「心音の異常」のうち、心臓および心臓に近い太い血管の中を通る血流により発生する異常を心雑音と呼ぶ。また、心音の異常は①病的心雑音と②無害性雑音に分けられる。①病的心雑音は、心臓や血管が狭い場合や逆流がある場合に聞こえることが多い。一方で、②無害性雑音は、血流が勢いよく流れていることで乱流が生じる原因が多い。
【心音の異常の種類】
・異常心音:Ⅰ音、Ⅱ音の音が亢進、減弱する。また、正常でも呼吸によって、Ⅱ音は二つに分かれて聞こえるが、呼吸によらず常に分かれて聞こえることもある(固定性分裂)。ちなみに、「ドックン」の「ドッ」であるⅠ音と「クン」であるⅡ音に分かれ、Ⅰ音とⅡ音の間を収縮期と呼び、Ⅱ音からⅠ音の間を拡張期と呼ぶ。
・過剰音:心雑音よりも短い、瞬間的に聞こえる音である。収縮期に聞こえる駆出音やクリック音やⅢ音、Ⅳ音というものがこれにあたる。
・心雑音
①収縮期雑音:駆出性雑音、逆流性雑音、機能性雑音がある。
②拡張期雑音:Ⅱ音から続いて聞こえる音(blowing murmur)、Ⅱ音とつながりがなく聞こえる音(rumbling murmur)がある。
③収縮期・拡張期雑音:連続性雑音、収縮期拡張期雑音(to and flow murmur)がある。
(※参考「子どもの心雑音」コアラ小児科アレルギー科様HPより)
18 早期母子接触について適切なのはどれか。
1.15分間を上限とする。
2.児に着衣をして保温する。
3.母子接触中は児を観察する。
4.低出生体重児の場合は実施できない。
5.分娩後2時間が経過してから実施する。
解答3
解説
1.× 「15分間」ではなく2時間を上限とする。ただし、児が睡眠したり、母親が傾眠状態となった時点で終了する。また、30分以上、もしくは、児の吸啜まで継続することが望ましい。
2.× あえて、児に着衣せずに、「母親の体温」で保温する。つまり、裸の赤ちゃんを抱っこする。直接、肌と肌が直接触れ合うことで赤ちゃんへの愛情が深まり、母としての実感が持てるようになる。また、赤ちゃんの呼吸が規則的になり穏やかになる。そして、親子の絆が深まり、スムーズな育児のスタートができる。
3.〇 正しい。母子接触中は児を観察する。なぜなら、児の変化に対応するため。したがって、パルスオキシメータのプローブを下肢に装着するか、担当者が実施中付き添い、母子だけにはしない。
4.△ 低出生体重児の場合は実施できない。「早期母子接触」実施の留意点(日本周産期・新生児医学会)」において、「低出生体重児でない」ことは、適応基準の児の基準に当てはまる。ただし、低出生体重児であっても、医療スタッフの判断のもとで、早期母子接触が推奨されることがある。早期母子接触は低出生体重児にも有益な場合があるため、「実施できない」という表現は該当しない可能性が高い。
5.× 必ずしも、分娩後2時間が経過してから実施するという基準はない。出生後できるだけ早期に開始することが推奨されている。
【早期母子接触の適応基準、中止基準、実施方法】
施設の物理的、人的条件等により、ここに推奨する基本的な実施方法を一部変更せざるを得ない場合がある。そのような場合にも、早期母子接触の効果と安全性について十分に吟味し、母子の最大の利益となるように実施方法を決定する。また、早期母子接触を実施しない選択肢も考慮すべきである。以下に経腟分娩を対象とした各基準を示す。
<適応基準>
①母親の基準
・本人が「早期母子接触」を実施する意思がある
・バイタルサインが安定している
・疲労困憊していない
・医師、助産師が不適切と認めていない
②児の基準
・胎児機能不全がなかった
・新生児仮死がない(1 分・5 分 Apgar スコアが 8 点以上)
・正期産新生児
・低出生体重児でない
・医師、助産師、看護師が不適切と認めていない
<中止基準>
①母親の基準
・傾眠傾向
・医師、助産師が不適切と判断する
②児の基準
・呼吸障害(無呼吸、あえぎ呼吸を含む)がある
・SpO2:90%未満となる
・ぐったりし活気に乏しい
・睡眠状態となる
・医師、助産師、看護師が不適切と判断する
<実施方法>
早期母子接触は母子に対して種々の利点がある。したがって、早期母子接触を実施できない特別な医学的理由が存在しない場合は、周産期医療従事者として、その機会を設けることを考える必要がある。早期母子接触は医療ではなく、ケアであることから、母親とスタッフ間のコミュニケーションがスムーズに行われている必要があり、出産後の母子を孤立させない配慮が大切である。特に、早期母子接触を実施する時は、母親に児のケアを任せてしまうのではなく、スタッフも児の観察を怠らないように注意する必要がある。
・バースプラン作成時に「早期母子接触」についての説明を行う。
・出生後できるだけ早期に開始する。30 分以上、もしくは、児の吸啜まで継続することが望ましい。
・継続時間は上限を 2 時間以内とし、児が睡眠したり、母親が傾眠状態となった時点で終了する。
・分娩施設は早期母子接触を行わなかった場合の母子のデメリットを克服するために、産褥期およびその後の育児に対する何らかのサポートを講じることが求められる。
母親:①「早期母子接触」希望の意思を確認する。②上体挙上する(30 度前後が望ましい)。③胸腹部の汗を拭う。④裸の赤ちゃんを抱っこする。⑤母子の胸と胸を合わせ両手でしっかり児を支える。
児:①ドライアップする。②児の顔を横に向け鼻腔閉塞を起こさず、呼吸が楽にできるようにする。③温めたバスタオルで児を覆う。④パルスオキシメータのプローブを下肢に装着するか、担当者が実施中付き添い、母子だけにはしない。⑤以下の事項を観察、チェックし記録する(呼吸状態:努力呼吸、陥没呼吸、多呼吸、呻吟、無呼吸に注意する。冷感、チアノーゼ、バイタルサイン(心拍数、呼吸数、体温など)、実施中の母子行動)
・終了時にはバイタルサイン、児の状態を記録する。
(※一部引用:「早期母子接触」実施の留意点 日本周産期・新生児医学会HPより)
19 39歳の2回経産婦。妊娠40週1日に適時破水し、3,980gの男児を経腟分娩した。分娩所要時間は2時間10分であった。胎盤娩出直後の子宮底は臍下2横指で収縮良好、分娩第3期までの出血量は250mLであり、腟鏡診では異常所見はなく外子宮口からの異常出血は認めなかった。会陰縫合術が行われた。分娩後1時間の観察で、500mLの腟外への出血を認めた。子宮底は臍上3横指に軟らかく触れ、子宮底の輪状マッサージにて凝血塊を含む100mLの出血がみられた。創部痛の訴えはない。体温37.0℃、脈拍80/分、血圧110/70mmHg。
現時点で必要となる処置はどれか。
1.頸管裂傷の縫合
2.外陰部血腫除去
3.新鮮凍結血漿の輸血
4.抗菌薬の点滴静脈内注射
5.子宮収縮薬の点滴静脈内注射
解答5
解説
・39歳の2回経産婦(妊娠40週1日:適時破水、3,980gの男児、経腟分娩)。
・分娩所要時間:2時間10分。
・胎盤娩出直後:子宮底は臍下2横指で収縮良好、分娩第3期までの出血量:250mL。
・腟鏡診:異常所見なし、外子宮口からの異常出血なし。
・会陰縫合術が行われた。
・分娩後1時間:500mLの腟外への出血あり。
・子宮底は臍上3横指に軟らかく触れ、子宮底の輪状マッサージ:凝血塊を含む100mLの出血あり。
・創部痛の訴えはない。
・体温37.0℃、脈拍80/分、血圧110/70mmHg。
→本症例は、子宮収縮不良による弛緩出血が疑われる。弛緩出血とは、児と胎盤の娩出後、本来なら子宮が収縮することで止まるはずの出血が続く状態である。原因は、多胎妊娠や巨大児による子宮の過伸展、子宮収縮剤の長時間投与、長引く分娩による母胎の疲労、子宮奇形などの体質によるもの、子宮内の凝血塊の遺残、全身麻酔などが挙げられる。弛緩出血が起きたときには、子宮収縮を促すためオキシトシンなどの子宮収縮剤の投与や、子宮マッサージが行われる。子宮底部の輪状マッサージとは、子宮筋を刺激して、子宮収縮を促進させるマッサージである。 排尿・排便を定期的に促し、膀胱・直腸充満からの圧迫による子宮収縮不全を防止する。早期離床を促し、悪露の貯留による子宮収縮不全を防止する。
1.× 頸管裂傷の縫合は考えにくい。なぜなら、腟鏡診は異常所見なく、外子宮口からの異常出血もないため。ちなみに、頸管裂傷とは、子宮頸管に裂けてできた傷が起こることであり、急速に分娩が進行することや吸引分娩などの処置、巨大児などが原因となる。頸管裂傷になると持続的な出血(鮮紅色の出血)が起こる。主に分娩の際に生じる可能性があり、大量出血など生命の危険にまでつながるリスクがある。
2.× 外陰部血腫除去は考えにくい。なぜなら、創部痛の訴えがなく、出血源が子宮からのものであると考えられるため。ちなみに、外陰部血腫や膣壁血腫は、子宮収縮良好で①縫合部の急な痛み、②膣の圧迫感の訴えがあげられる場合に疑う。児を娩出したあと、産道の表面は切れていなくても、皮下の血管が破れて出血し、血液が固まってしまうことがある。外陰部に内出血ができた場合は「外陰血腫」、腟に内出血ができた場合は「膣壁血腫」という。医学的治療はガーゼ圧迫や切開による血腫除去である。
3.× 新鮮凍結血漿の輸血は考えにくい。なぜなら、本症例の総出血量は850mlであるため。また、バイタルサインも安定していることから、新鮮凍結血漿の輸血は優先度は低い。ちなみに、新鮮凍結血漿(FFP)の投与は血漿因子欠乏による病態の改善を目的に行われる。指針によれば、新鮮凍結血漿(FFP)の投与は「凝固因子の欠乏による病態の改善を目的に行い、出血の予防や止血の促進をもたらすこと」とされている。
4.× 抗菌薬の点滴静脈内注射は考えにくい。なぜなら、本症例の出血は感染症によるものではないため。抗菌薬とは、細菌を壊したり、増えるのを抑えたりする薬のことである。細菌による感染症の治療に使用される医薬品である。
5.〇 正しい。子宮収縮薬の点滴静脈内注射は、現時点で必要となる処置である。なぜなら、分娩後の出血がある場合、積極的な止血処置が必要となるため。積極的な止血処置は、双手圧迫、圧迫縫合、子宮収縮薬の投与、子宮内バルーンなどである。児の娩出後、子宮筋が良好な収縮を来さないものを子宮弛緩症と呼び、このため胎盤剝離部の断裂血管および子宮静脈洞が閉鎖されなくなり大出血を来すものを弛緩出血という。弛緩出血(分娩後異常出血)が増悪すると産科危機的出血に至る。産科DIC(播種性血管内凝固症候群)を伴うと、最悪の場合には母体死亡に至る。

(※引用:「産婦人科診療ガイドライン産科編2020 P151」)
20 Aさん(28歳、初産婦)。産褥2日。児の出生時体重は3,000g。経過は順調で母児同室をしている。Aさんから「赤ちゃんにおっぱいを吸わせてもすぐに外れてしまう。乳頭が痛くなってきた」と相談があった。授乳時、赤ちゃんを膝の上にのせて、Aさんは前かがみの姿勢になっている。右の乳頭に亀裂がみられた。このときの授乳の様子を図に示す。
Aさんへの授乳指導で適切なのはどれか。
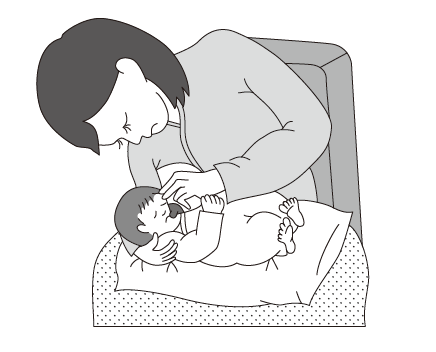
1.右乳房の授乳時間を長くする。
2.児の顎を十分に引いた姿勢を保つ。
3.亀裂部を清浄綿で拭いてから授乳を始める。
4.児が激しく泣いているときに乳頭を含ませる。
5.児の腹部と母親の腹部とが向かい合うように抱く。
解答5
解説
・Aさん(28歳、初産婦)。
・産褥2日:出生時体重は3,000g。
・経過は順調、母児同室。
・Aさん「赤ちゃんにおっぱいを吸わせてもすぐに外れてしまう。乳頭が痛くなってきた」と。
・授乳時:赤ちゃんを膝の上にのせて、Aさんは前かがみの姿勢になっている。
・右の乳頭に亀裂がみられた。
→本症例にあった授乳指導を行う。児の下顎が乳房に埋もれこむようにすることで効果的な吸着(ラッチオン)が行えるようになる。①口が大きく開く、②唇が外向き、③下顎が乳房に触れている、④乳房の上方に比べ下方を深く含んでいるといった深い吸い方ができると乳頭亀裂などのトラブルが少なくなる。
1.× あえて、右乳房の授乳時間を長くする必要はない。なぜなら、本症例の右の乳頭に亀裂が入っており、乳頭痛が認められるため。さらに、損傷を悪化させる可能性がある。健側から先に授乳するように指導しよう。
2.× 児の顎を「十分に引いた」ではなく適度に上げた姿勢を保つ。なぜなら、適度に上げた姿勢を保つことで、口を大きく開くことが可能であるため。口を大きく開けられることで、効果的な吸着(ラッチオン)が行える。
3.× 亀裂部を清浄綿で拭いてから授乳を始める必要はない。なぜなら、損傷を悪化させる可能性があるため。清浄綿で拭くことは、乳輪・乳頭の保護作用を持つ脂質を除去してしまう。
4.× 児が激しく泣いているときに乳頭を含ませる必要はない。なぜなら、激しく泣いているときは、効果的な吸着(ラッチオン)が行えないことが多いため。授乳のタイミングは、児が「泣く前(自律授乳)」が基本となる。自律授乳とは、児が欲しがるときに欲しがるだけ飲ませる授乳方法のことである。児に吸われる刺激によって母乳分泌が促されて母乳育児がスムーズになることから、とくに生後1~2か月ぐらいまでの間は自律授乳が推奨されている。自律授乳の場合、新生児期の授乳回数は1日10回以上になることもあるが、たくさん吸うことで飲むことに慣れ、上手に飲めるようになっていく。赤ちゃんの口の動きなどからほしがるサインに早期に気づき、授乳できるよう指導する。
5.〇 正しい。児の腹部と母親の腹部とが向かい合うように抱く。なぜなら、設問の図は、乳首に負担がかかっている(乳首を引っ張っている)様子が見られるため。母親と赤ちゃんが密接に向き合うことで、赤ちゃんが乳頭を深く含みやすくなり、乳頭への負担が軽減される。また、乳房の形にもよるが、一般的に縦抱きのメリットとして、吸着が難しい赤ちゃんにも対応できることがあげられる。
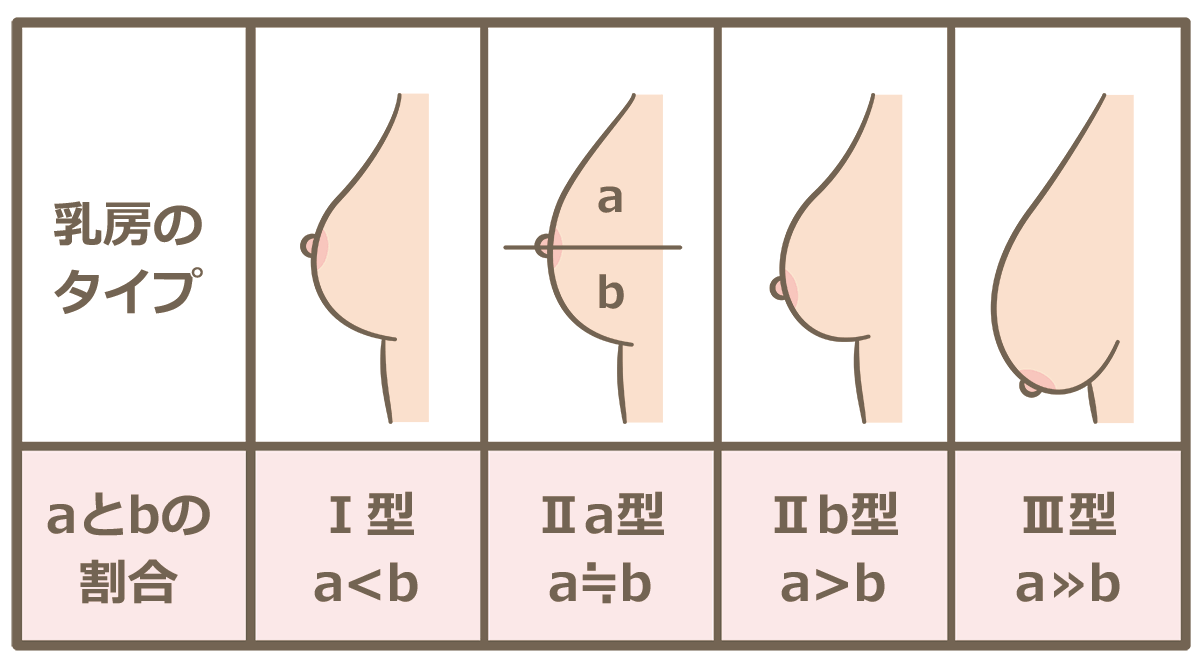
【乳房の形と抱きやすい姿勢】
Ⅰ型(a<b):縦抱き
Ⅱa型(a≒b):横抱き
Ⅱb型(a>b):フットボール抱き(脇抱き)
Ⅲ型(a>>b):添え乳(or脇抱き)
 希望の解説ブログ
希望の解説ブログ 

