この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
31 常位胎盤早期剥離を示唆する所見はどれか。2つ選べ。
1.単一臍帯動脈
2.胎盤母体面の凝血塊の付着
3.胎盤実質内の石灰沈着
4.胎盤実質内の梗塞
5.血性羊水
解答2・5
解説
常位胎盤早期剥離とは、子宮壁の正常な位置に付着している胎盤が、通常は妊娠20週以降に剥がれてしまうことである。性器出血や激しい腹痛が起こり、ショック状態を起こすこともある。胎盤が早い時期に剥がれると、在胎週数の割に成長しなかったり、死亡することさえある。治療の原則は、可能な限り速やかに分娩を行うこととされている。短時間のうちに経腟分娩が可能と判断される場合は、経腟での分娩を試みることもあるが、多くの場合は緊急帝王切開術で分娩を行う。
1.× 単一臍帯動脈とは、胎児期に通常2本ある臍帯動脈のうち1本を欠く先天性の奇形で、全分娩の約1%に認められる。染色体異常や他の形態異常を合併しやすいといわれますが、精密超音波検査でほかに異常がなければ、そのリスクはほとんど問題ない。
2.〇 正しい。胎盤母体面の凝血塊の付着は、常位胎盤早期剥離を示唆する所見である。なぜなら、脱落膜基底部から出血が起こり、血腫を形成し、それが増大して胎盤剥離が進行すると剥離部に血液が貯留して凝固し、胎盤母体面に凝血塊が付着するため。
3.× 胎盤実質内の石灰沈着とは、妊娠高血圧症候群や母体の喫煙による影響などによって、胎盤の絨毛が壊死し、線維素性変化が起こることで低酸素状態となり、カルシウムが沈着して生じるものである。
4.× 胎盤実質内の梗塞(胎盤梗塞)とは、胎盤実質(絨毛)が母体からの血流不足で壊死した状態である。胎児発育不全や胎児機能不全の原因となる。母体側の原因として、妊娠高血圧症候群のほか、子宮の血流や胎盤の形成、出血、感染などで起こると考えられている。
5.〇 正しい。血性羊水は、常位胎盤早期剥離を示唆する所見である。血性羊水とは、羊水に血液が混ざった状態を指す。分娩中に頸管や腟壁に裂傷などが生じ、羊水に血液が混ざることがありますが、産道異常がない場合は、常位胎盤早期剥離、子宮破裂、臍帯断裂などの緊急対応を要する疾患が疑われる。
常位胎盤早期剥離の代表的な症状については、腹痛が47件(79.7%)、お腹の張りが28件(47.5%)、性器出血が32件(54.2%)であった(重複あり)。腹痛については、「強い腹痛」、「激しい腹痛」、「持続的な痛み」などと記載されていた。その他、胎動減少・消失、腰痛、頭痛、便意などの症状もあった。
常位胎盤早期剥離の代表的な臨床所見については、腹部板状硬が19件(32.2%)、超音波断層法による胎盤肥厚像が14件(23.7%)、血性羊水が23件(39.0%)にみられた。(※引用:「Ⅲ. 常位胎盤早期剥離について」より)
32 子宮筋腫合併妊娠で起こりやすいのはどれか。2つ選べ。
1.早産
2.耐糖能異常
3.細菌性腟炎
4.HELLP症候群
5.胎盤の位置異常
解答1・5
解説
【頻度】妊娠に子宮筋腫が合併する頻度は0.5~2%程度である。
【妊娠が子宮筋腫に及ぼす影響】一般には筋腫は増大するが,不変のままや,縮小する筋腫核もある.筋腫自体が硝子様変性や囊胞性変性を起こし,壊死に陥って,自発痛や圧痛,発熱を伴うことがある.
【子宮筋腫が妊娠に及ぼす影響】筋腫の大きさが3cm 以上になると,妊孕性が阻害されたり,早産(10%),前期破水,常位胎盤早期剝離(10%),骨盤痛(5cm 以上で25%以上),胎位異常(骨盤位は4倍)が増加する.また,周囲臓器圧迫症状や尿閉,排尿障害がみられることもある.
【子宮筋腫が分娩・産褥に及ぼす影響】微弱陣痛,胎児機能不全,胎位異常や回旋異常により帝王切開が増加(6倍)する.弛緩出血や子宮内腔から突出した筋腫表面からのoozingにより出血量の増加もみられる.頸部筋腫では児頭の下降が筋腫によって障害され,経腟分娩が不可能なことがある.逆に,陣痛発来後子宮収縮によって筋腫が上昇して経腟分娩が可能になることもある.産褥期には,子宮復古不全,悪露滞留,感染,壊死,子宮内反症,強度の後陣痛などの異常がみられる.(※引用:「8.合併症妊娠の管理と治療」)
1.〇 正しい。早産は、子宮筋腫合併妊娠で起こりやすい。なぜなら、子宮筋腫がある場合、子宮の形態異常や筋腫による圧迫、血流障害などにより、子宮収縮が引き起こされやすく、早産のリスクが高まるため。
2.× 耐糖能異常の原因は、妊娠によってインスリンの働きが弱くなることである。母体の耐糖能異常は、巨大児のリスク要因である。ほかにも、母体の耐糖能異常、肥満、妊娠中の過度の体重増加、過期産、巨大児分娩の既往、片親または両親の体格が大きい、頻産婦などである。
3.× 細菌性腟炎の原因は、ホルモンの変化により腟内の細菌バランスが影響を受けやすいためである。細菌性腟症の妊婦は、正常妊婦に比べ、早産率が2.19倍高くなるといわれている。
4.× HELLP症候群の原因は、妊娠高血圧症候群の重症型である。HELLP症候群とは、妊娠中あるいは産褥期に溶血(hemolysis)、肝酵素上昇(elevated liver enzymes)、血小板減少(low platelet)を呈し、多臓器障害をきたして母体生命を脅かす重篤な妊産婦救急疾患である。主な症状は上腹部(心窩部あるいは右季肋部)痛であり、嘔気や嘔吐、強い倦怠感を伴うこともある。今回妊娠時に高血圧を発症した妊娠高血圧症候群であり、妊娠高血圧症候群は重症になると血圧上昇、蛋白尿に加えてけいれん発作(子癇)、脳出血、肝臓や腎臓の機能障害、HELLP症候群などを引き起こすことがある。直ちに行う検査としては、HELLP症候群の3徴候である①溶血、②肝酵素上昇、③血小板減少を血液検査所見で確認する。
5.〇 正しい。胎盤の位置異常は、子宮筋腫合併妊娠で起こりやすい。なぜなら、子宮筋腫があると、胎盤が正常な位置に着床しにくくなるため。
前置胎盤とは、胎盤が正常より低い位置(腟に近い側)に付着してしまい、そのために胎盤が子宮の出口(内子宮口)の一部もしくは全部を覆っている状態のことをいう。頻度として、全分娩の約1%弱を占めている。一般的に前置胎盤は無症状であるが、典型的な症状として①腹痛を伴わない突然の性器出血(警告出血)や大量性器出血があげられる。これらの症状は、お腹が大きくなり張りやすくなる妊娠28週以降に増加するといわれている。
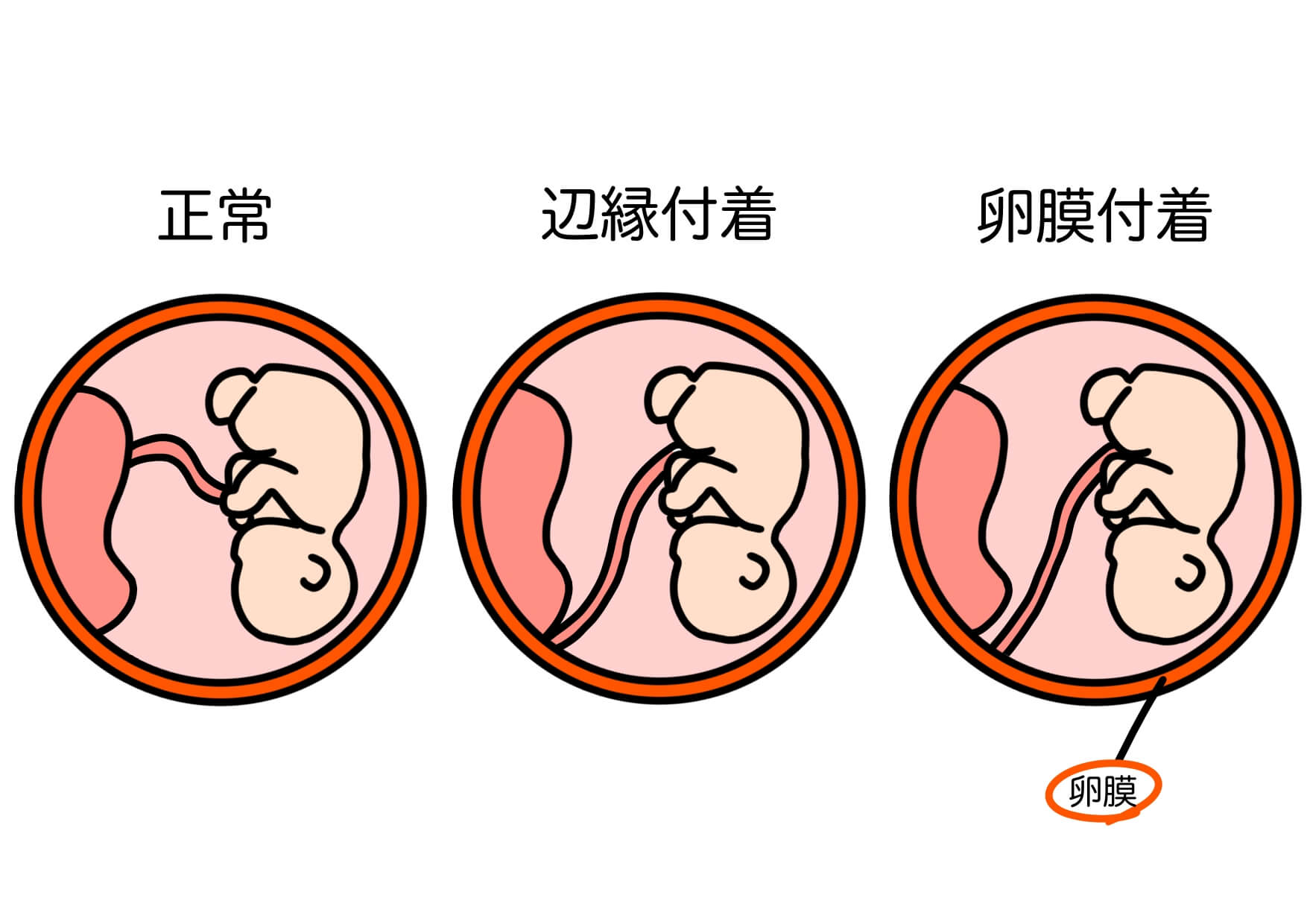
(※図引用:「臍帯付着位置」illustAC様HPより)
33 新生児の体温について正しいのはどれか。2つ選べ。
1.褐色脂肪組織で熱産生を行う。
2.成人に比べ輻射による熱喪失が小さい。
3.環境温度が低いと酸素消費量が小さくなる。
4.低体温は代謝性アルカローシスの原因となる。
5.出生直後に羊水を拭くことで熱喪失が予防できる。
解答1・5
解説
熱には3つの熱伝導形態があり、①熱伝導、②対流熱、③熱放射である。
①熱伝導は、物質を介して熱が伝わることをいう。(簡単にいうと、直接触れることによる熱の移動)
②対流熱は、液体や気体の流れに乗って熱が移動することをいう。
③熱放射は、温度差がある物体の間で、熱が移動することをいう。
④エネルギー変換熱は、電磁波や超音波など体内で吸収されて熱エネルギーに変換することをいう。
1.〇 正しい。褐色脂肪組織で熱産生を行う。褐色脂肪組織とは、多房性で小型の脂肪滴を有するという形態学的な特徴を有する褐色脂肪細胞より主に構成されており、高い熱産生能を有する組織である。褐色脂肪組織は新生児の熱酸性のための組織であるが、低出生体重児の場合は褐色脂肪細胞が少ないため低体温になりやすい。新生児には冷却に対する代謝反応があり、これには褐色脂肪組織における交感神経のノルアドレナリン放出による化学的(非ふるえ)熱産生が関与する。「新生児で特に豊富にみられるこの組織は,後頸部,肩甲骨の間,ならびに腎臓および副腎の周囲に存在し,脂肪分解とそれに続く放出された脂肪酸の酸化または再エステル化という形で反応する。このような反応により局所的に熱が産生され,褐色脂肪への豊富な血液供給がこの熱を新生児の体の残りの部位に伝達する一助となる。この反応によって,代謝速度および酸素消費量が2~3倍に増える。このため呼吸機能不全のある新生児(例,呼吸窮迫症候群の早期産児)では,寒冷ストレスの結果,組織低酸素症および神経損傷が起こることもある」(※一部引用:「新生児の低体温症」MSDマニュアルプロフェッショナル版より)
2.× 成人に比べ輻射(熱放射)による熱喪失が「小さい」のではなく大きい。なぜなら、成人に比べて新生児は体表面積が相対的に大きいため。ちなみに、輻射とは、物質を介さず温度の高い方から低い方へ熱が伝わる現象のことである。
3.× 環境温度が低いと酸素消費量が「小さく」ではなく大きくなる。なぜなら、体温を一定に保とうと、エネルギー代謝が高まるため。一方、環境温度が高くなるにつれ、発汗し呼吸も乱れ、酸素消費量を上昇し、体温を一定に保とうとする。特に、出生時には体温が不安定なため、体内での酸素消費量が増加し、無呼吸や代謝性アシドーシスなどを引き起こし、呼吸確立の妨げとなる。一方、酸素消費量が最も少ない温度環境を中性温度環境(腹壁温:36.0~36.5℃)という。新生児が余分なエネルギーを使用しなくても体温を保つことのできる温度環境のことである。
4.× 低体温は、「代謝性アルカローシス」ではなく代謝性アシドーシスの原因となる。出生時には体温が不安定なため、体内での酸素消費量が増加し、無呼吸や代謝性アシドーシスなどを引き起こし、呼吸確立の妨げとなる。代謝性アシドーシスは、HCO₃⁻(重炭酸イオン)が低下している状態である。重炭酸イオンを含んだ膵液や胆汁の喪失、腎臓での再吸収障害、体内の酸性物質が過剰になり、その中和のための消費増大によって起こる。代償として、CO₂を排出する呼吸代償(呼吸性アルカローシス)が起こる。
5.〇 正しい。出生直後に羊水を拭くことで熱喪失が予防できる。なぜなら、羊水が付着したままだと蒸発による熱喪失(蒸散)が増加するため。蒸散とは、液体から気体に変化する過程を指す。
34 在胎38週0日、体重2800gで出生した児。蘇生の初期処置を終えたところ、あえぎ呼吸で心拍数は6秒間に9回であった。
新生児蘇生法ガイドライン2010に基づいて管理する場合、このときの処置で適切なのはどれか。2つ選べ。
1.パルスオキシメータの装着
2.フリーフローでの酸素投与
3.バッグ・マスク換気
4.アドレナリンの投与
5.胸骨圧迫
解答1・3
解説
・在胎38週0日(体重2800gで出生)
・蘇生の初期処置を終えた。
・あえぎ呼吸で、心拍数:6秒間に9回(90回/分)。
→新生児の蘇生(NCPR)のチャートにのっとり考えていこう。
→あえぎ呼吸とは、瀕死状態で認められるほぼ完全な呼吸中枢機能消失による異常な呼吸パターンで、開口しておこなう深い努力様呼吸である。あえぎ呼吸は無呼吸と判断する。毎分数回以下の徐呼吸となり、長い呼吸停止をともなう。 吸気時に呼吸補助筋の協働運動のため頭部を後ろへ反らす動きを認める。
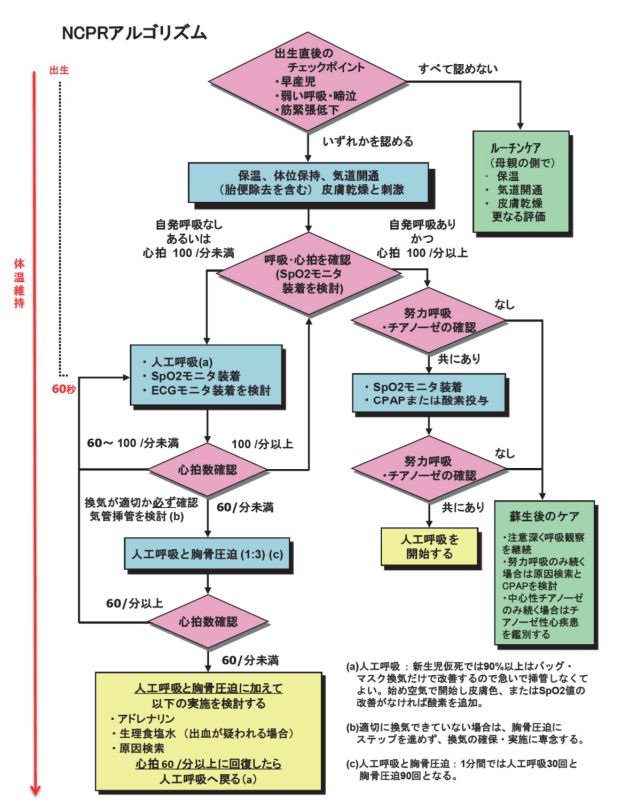
(※図引用:「JRC蘇生ガイドライン2015オンライン版‐第4章 新生児の蘇生(NCPR)」一般社団法人 日本蘇生協議会より)
1,3.〇 正しい。パルスオキシメータの装着/バッグ・マスク換気は、この児の処置で適切である。なぜなら、「あえぎ呼吸(無呼吸:自発呼吸なし)あるいは、心拍数:100回/分未満」の場合、①人工呼吸、②SpO2モニタの装着、③ECGモニタ装着を検討する必要があるため。バッグバルブマスク換気とは、呼吸停止または重度の換気不全の場合に人工換気を迅速に行う手段で、人工呼吸に最も近いアプローチが行える。
2.× フリーフローでの酸素投与を行う場合は、「自発呼吸あり、かつ、心拍数:100回/分以上」の場合である。フリーフロー酸素投与とは、チューブを持つ手で作るカップ状のくぼみ、酸素マスクなどの器具を用いて酸素を投与する方法である。ちなみに、持続的気道陽圧〈CPAP〉療法、持続性気道陽圧法(Continuous Positive Airway Pressur:CPAP:シーパップ)とは、気道内圧を呼吸相全般にわたって常に一定の陽圧に(大気圧よりも高く)保ち、換気は機械的な換気補助なしに患者の自発呼吸にまかせて行う換気様式のことである。機械で圧力をかけた空気を鼻から気道(空気の通り道)に送り込み、気道を広げて睡眠中の無呼吸を防止できる。
4.× アドレナリンの投与を行う場合は、「人工呼吸と胸骨圧迫を加えてもなお、あえぎ呼吸(無呼吸:自発呼吸なし)あるいは、心拍数:60回/分未満」の場合である。ほかにも、生理食塩水や原因検索を行う。
5.× 胸骨圧迫は、「あえぎ呼吸(無呼吸:自発呼吸なし)あるいは、心拍数:60回/分未満」の場合に実施される。
35 平成24年(2012年)の母子保健統計について正しいのはどれか。2つ選べ。
1.出生数は過去10年で最低である。
2.自然死産率は人工死産率よりも高い。
3.妊産婦死亡数は200人を超えている。
4.人工妊娠中絶数は前年に比べ増加している。
5.第1子出生時の母の平均年齢は30歳を超えている。
解答1・5
解説
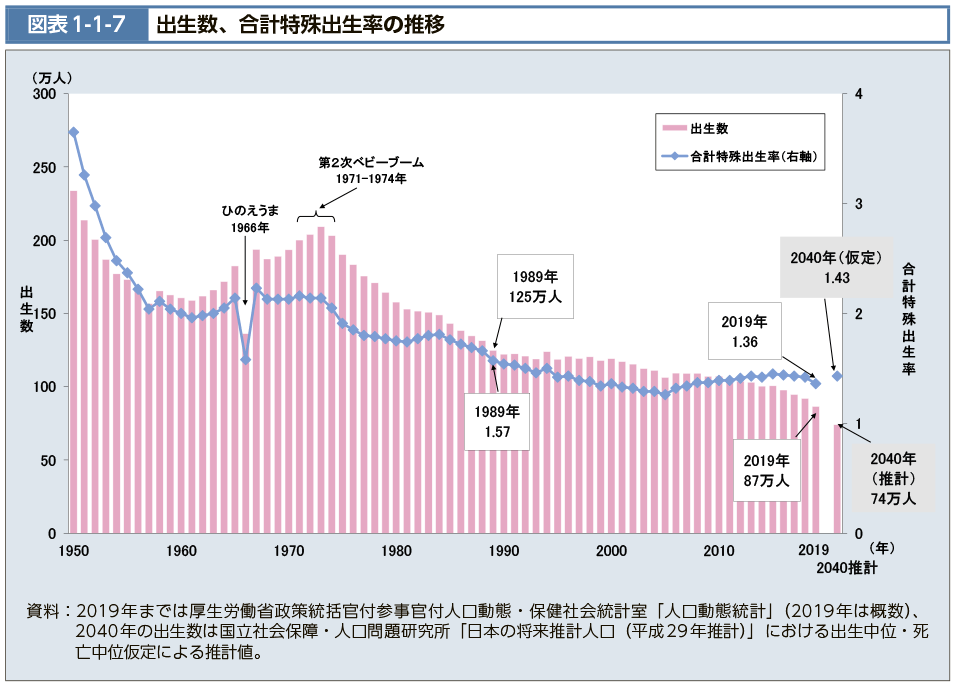
(※引用:「図表1-1-7 出生数、合計特殊出生率の推移」厚生労働省様HPより)
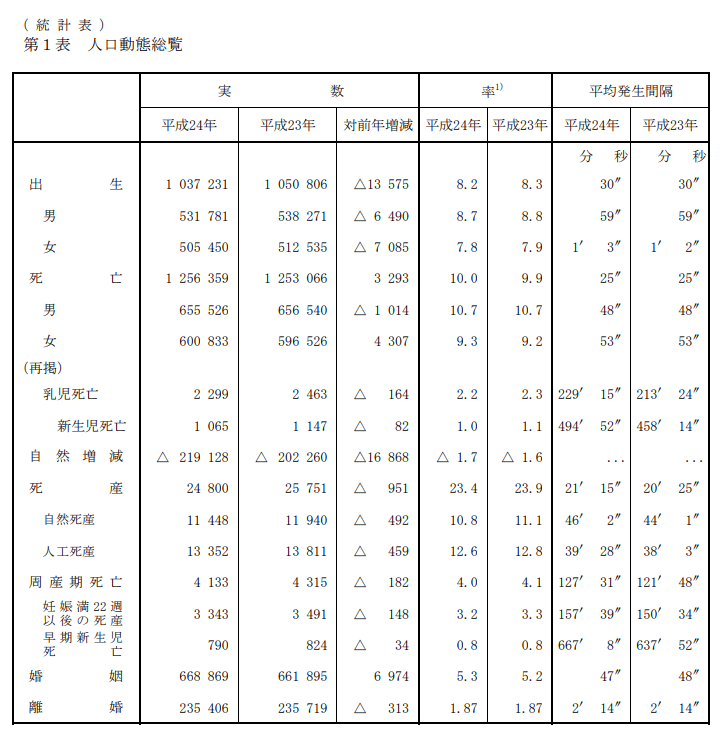
(※引用:「平成24年(2012)人口動態統計(確定数)の概況」厚生労働省様)。
1.〇 正しい。出生数は過去10年で最低である。出生数は103万7231人で、前年の105万806人より1万3575人減少し、出生率(人口千対)は8.2で前年の8.3を下回った。合計特殊出生率は1.41で前年の1.39を上回った(※引用:「平成24年(2012)人口動態統計(確定数)の概況」厚生労働省様)。
2.× 逆である。「人工死産率」は「自然死産率」よりも高い。死産率のうち、自然死産率は10.8、人工死産率は12.6である(※引用:「平成24年(2012)人口動態統計(確定数)の概況」厚生労働省様)。ちなみに、人工死産とは、胎児の母体内生存が確実であるときに、人工的処置(胎児又は付属物に対する措置及び陣痛促進剤の使用)を加えたことにより死産に至った場合をいい、それ以外はすべて自然死産とする。
3.× 妊産婦死亡数は、「200人以上」ではなく42人である。妊産婦死亡率は、上下(ほぼ横ばい)している。なぜなら、医療の進歩はあれど、高齢出産の増加も増えているため。妊産婦死亡率において2014年は2.7、2022年は4.2である(※参考:「人口統計資料集(2024)」)。ちなみに、妊産婦死亡率とは、妊産婦10万人中の死亡数のことである。学校区別の比較することで得られる情報は少ない。ただし、都道府県によって5倍以上の差があることが、厚生労働省の研究班の調べでわかっており、 過去10年間の平均をとったところ、最も低い広島が出生10万件あたり1.84人だったのに対し、最も高い京都は10.70人であった。
4.× 人工妊娠中絶数(人工死産数)は、前年に比べ、「増加」ではなく低下している。人工死産数は13352人で、前年は13811人であった。人工死産率は12.6で前年の12.8である(※引用:「平成24年(2012)人口動態統計(確定数)の概況」厚生労働省様)。
5.〇 正しい。第1子出生時の母の平均年齢は30歳を超えている。初めて30歳を超えたのは、平成23年であり、その後も引き続き上昇傾向である。
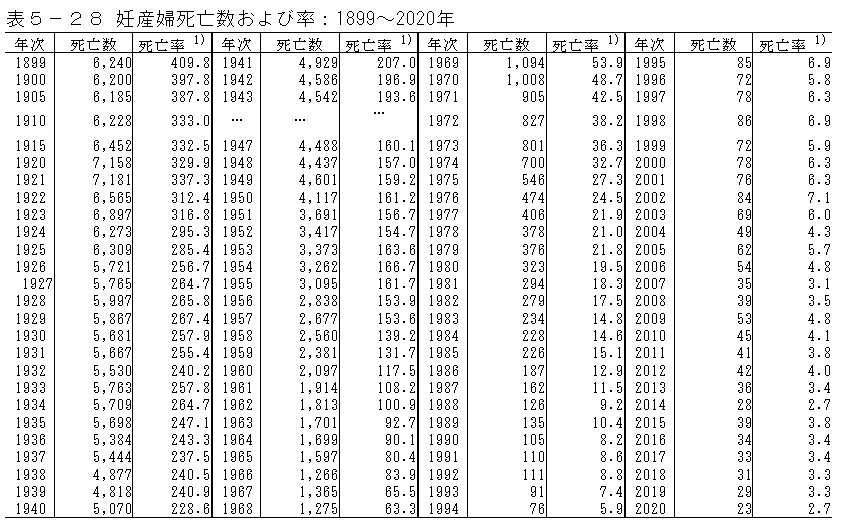
(※図引用:「-人口統計資料集(2022)-」)
 希望の解説ブログ
希望の解説ブログ 

