この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
16 オキシトシンによる分娩誘発法で正しいのはどれか。
1.希釈法は、5単位のオキシトシンを500mlの5%ブドウ糖液に溶解する。
2.分娩監視装置は、子宮収縮薬投与開始時から装着する。
3.オキシトシンを増量するときは15分ごとに行う。
4.血圧と脈拍測定は2時間ごとに行う。
解答1
解説
オキシトシンとは、脳下垂体後葉から分泌される。出産後に乳汁射出、子宮収縮作用がある。また、分娩開始前後には分泌が亢進し、分娩時に子宮の収縮を促し、胎児が下界に出られるように働きかける。児の吸啜刺激によって分泌が亢進し、分娩後の母体の子宮筋の収縮を促す。
1.〇 正しい。希釈法は、5単位のオキシトシンを500mlの5%ブドウ糖液に溶解する。<分娩誘発、微弱陣痛>点滴静注法 :オキシトシンとして、通常5~10単位を5%ブドウ糖注射液(500mL)等に混和し、点滴速度を1~2ミリ単位/分 から開始し、陣痛発来状況及び胎児心拍等を観察しながら適宜増減する。なお、点滴速度は20ミリ単位/分を超えないようにすること。(※参考:「医療用医薬品 : オキシトシン」より)
2.× 分娩監視装置は、子宮収縮薬「投与開始時」ではなく投与開始前から装着する。分娩監視装置とは、子宮収縮や胎児心拍、胎動の状態で調べられるものである。したがって、分娩監視装置を装着するのは、投与前から観察し胎児の状態を評価していかなければならない。これは、「医療用医薬品 : オキシトシン」において、「薬剤の使用の有無によらず、分娩時には母体の生命を脅かす緊急状態(子宮破裂、羊水塞栓、脳内出血、くも膜下出血、常位胎盤早期剥離、子癇、分娩時大量出血等)が起こることがあるため、本剤を用いた分娩誘発、微弱陣痛の治療にあたっては、母体及び胎児の状態を十分に監視するため、分娩監視装置を用いた連続的なモニタリングの実施に加えて、定期的にバイタルサインのモニターを行うなど、患者の状態を十分に観察し、異常が認められた場合には適切な処置を行うこと。なお、分娩監視装置を用いた連続的なモニタリング中であっても、トイレ歩行時等、医師が必要と認めた場合に短時間のモニタリングの一時中断は可能であるが、長時間のモニタリングの中断は行わないこと」と記載されている。
3.× オキシトシンを増量するときは、「15分ごと」ではなく30分以上経過に行う。これは、「医療用医薬品 : オキシトシン」において、「7.3 点滴速度をあげる場合は、一度に1〜2ミリ単位/分の範囲で、30分以上経過を観察しつつ徐々に行うこと。点滴速度を20ミリ単位/分にあげても有効陣痛に至らないときは、それ以上あげても効果は期待できないので増量しないこと」と記載されている。
4.× 血圧と脈拍測定は、「2時間ごと」ではなく頻回(原則1時間ごと)に行う。なぜなら、副作用に注意する必要があるため。特に、ショック、アナフィラキシーに伴う血圧低下、発疹、発赤、そう痒感、血管性浮腫、呼吸困難などに注意する必要がある。
17 授乳時の乳頭痛の予防で適切なのはどれか。
1.児が泣き始めてから授乳する。
2.児に吸啜させる時間を1回3分とする。
3.児の唇を巻き込むように乳頭をくわえさせる。
4.児の胸を母親の身体にぴったりとつけるように抱く。
解答4
解説
1.× 児が「泣き始めてから」ではなく泣く前に授乳する。授乳のタイミングは、児が「泣く前(自律授乳)」が基本となる。自律授乳とは、児が欲しがるときに欲しがるだけ飲ませる授乳方法のことである。児に吸われる刺激によって母乳分泌が促されて母乳育児がスムーズになることから、とくに生後1~2か月ぐらいまでの間は自律授乳が推奨されている。自律授乳の場合、新生児期の授乳回数は1日10回以上になることもあるが、たくさん吸うことで飲むことに慣れ、上手に飲めるようになっていく。赤ちゃんの口の動きなどからほしがるサインに早期に気づき、授乳できるよう指導する。
2.× 児に吸啜させる時間を1回「3分」と制限する必要はない。なぜなら、授乳時間を短く制限することは、児が十分な栄養を摂れない可能性があり、また、母乳が十分に出ない場合には、逆に乳頭痛を引き起こすこともあるため。適切な吸啜姿勢を確保し、児が満足するまで授乳を続ける。
3.× 児の唇を巻き込むように乳頭をくわえさせる必要はない。なぜなら、乳頭だけを浅くくわえさせることは、むしろ乳頭痛の要因となるため。乳頭だけでなく、児の口を大きく開けて、乳輪の大部分も含めて深くくわえさせる。これにより、乳頭への負担が軽減される。児の下顎が乳房に埋もれこむようにすることで効果的な吸着(ラッチオン)が行えるようになる。①口が大きく開く、②唇が外向き、③下顎が乳房に触れている、④乳房の上方に比べ下方を深く含んでいるといった深い吸い方ができると乳頭亀裂などのトラブルが少なくなる。
4.〇 正しい。児の胸を母親の身体にぴったりとつけるように抱く。児の胸を母親の体に密着させ、安定した授乳姿勢を取ることで、児がしっかりと乳房をくわえることができ、乳頭への負担が減少することができる。また、母親と児のリラックスした状態が維持されるため、授乳がスムーズになる。
急性化膿性乳腺炎とは、乳汁うっ滞に細菌感染が生じた病態のことである。特徴的な臨床症状は、乳房の発赤、腫脹、硬結、疼痛といった局所症状と共に悪寒戦慄を伴う発熱や全身倦怠感などの全身症状を認めることである。また患側の腋窩リンパ節の有痛性の腫大を認める場合もある。化膿性乳腺炎の発症する時期は、産褥2~6週頃とされている。重症になるにつれて病巣が拡大し乳房全体が浮腫状に腫大するが、乳腺の炎症が限局してくると最終的には膿瘍形成をきたすことになる。化膿性乳腺炎の原因としては、うっ滞乳腺炎から移行して乳管口から細菌が侵入して炎症を起こしたタイプと乳頭亀裂、乳頭のびらんからの細菌感染による炎症によって引き起こされたタイプの二種類がある。起炎菌は、黄色ブドウ球菌が最も多いが、連鎖球菌、大腸菌なども認められる。また頻度は低いが、嫌気性菌、メチシリン耐性黄色ブドウ球菌(MRSA)、メチシリン感受性黄色ブトウ球菌(MSSA)、カンジダ菌が原因菌となる場合もある。臨床症状は、うっ滞性乳腺炎に比較して強く、白血球数の増加やCRPの上昇が参考になる。極めて稀ではあるが、乳腺炎と鑑別しなければいけない疾患に産褥期の炎症性乳癌があげられる。炎症性乳癌に特徴的な皮膚所見である橙皮様(peaud orange)、豚皮様 (pig skin) 皮膚を呈し、血液生化学検査で炎症反応の所見が乏しい場合は、本症も念頭に置いて鑑別診断の目的で組織生検などの精査も必要となる。化膿性乳腺炎の治療は、まず保存療法としては、局所の安静、冷庵法を行い、乳汁うっ滞を防止することが重要である。特に乳汁うっ滞は、炎症を悪化させるので、重症例を除いては、基本的に授乳は中止させる必要はない。薬物療法としては、抗菌薬、消炎鎮痛剤などの投与を行う。広域抗菌スペクトラムを有する合成ペニシリン系、セフェム系、マクロライド系が第一選択とされ、適合性が得られれば、48時間以内に臨床症状は改善するが、投与期間に関しては7~10日間程度の長期投与を行う方が良好な経過が得られると報告されている(※参考:「医療での乳腺炎の診断と治療の実際」著:竹下茂樹)。
18 新生児蘇生におけるフリーフローによる酸素投与の写真を下に示す。
正しいのはどれか。
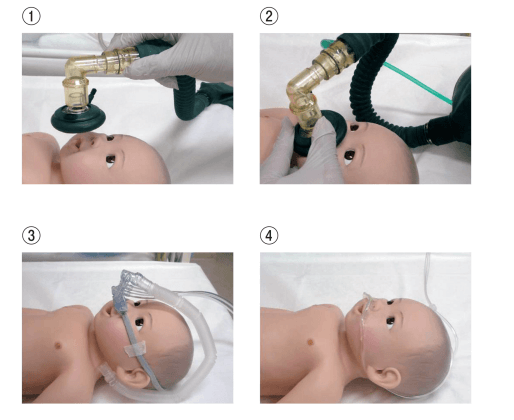
1.①
2.②
3.③
4.④
解答1
解説
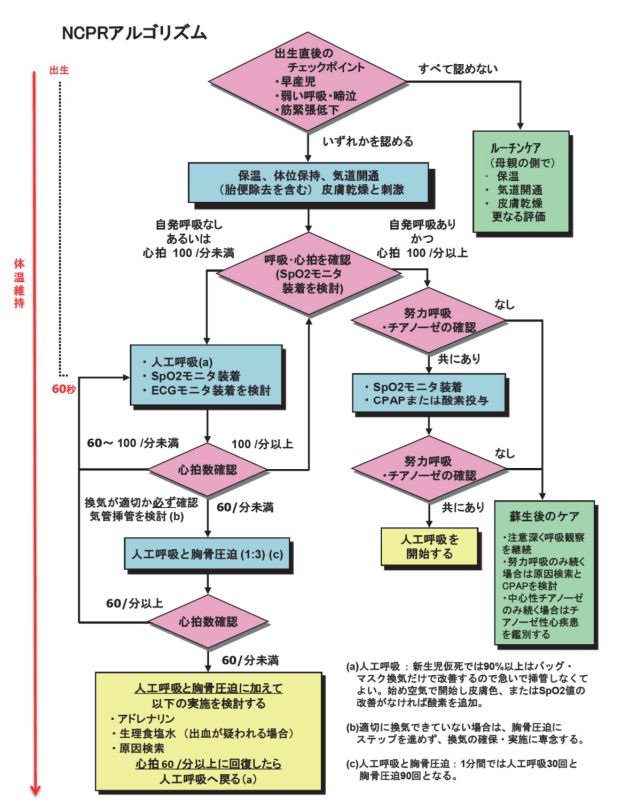
(※図引用:「JRC蘇生ガイドライン2015オンライン版‐第4章 新生児の蘇生(NCPR)」一般社団法人 日本蘇生協議会より)
1.〇 正しい。①は、新生児蘇生におけるフリーフローによる酸素投与である。①は、バッグバルブマスクを使用しての陽圧換気である。フリーフロー酸素投与とは、チューブを持つ手で作るカップ状のくぼみ、酸素マスクなどの器具を用いて酸素を投与する方法である。
2.× ②は、バッグバルブマスクを用いた用手換気である。バッグバルブマスク(BVM)換気とは、呼吸停止または重度の換気不全の場合に人工換気を迅速に行う手段である。バッグ・マスク換気は、NCPRアルゴリズムに基づき、無呼吸、あえぎ呼吸、心拍数100回/分未満の場合が適応で、人工呼吸に最も近いアプローチが行える。
3.× ③は、持続性気道陽圧法(CPAP)である。気道内圧を呼吸相全般にわたって常に一定の陽圧に(大気圧よりも高く)保ち、換気は機械的な換気補助なしに患者の自発呼吸にまかせて行う換気様式のことである。機械で圧力をかけた空気を鼻から気道(空気の通り道)に送り込み、気道を広げて睡眠中の無呼吸を防止できる。したがって、新生児に対し、持続性気道陽圧法(CPAP)は、早産の新生児で呼吸障害や呼吸困難がある場合に用いられる非侵襲的な呼吸補助法である。鼻に管を挿入するか、鼻を覆う柔らかいマスクを装着して酸素を送り込む。
4.× ④は、酸素チューブによる酸素投与である。NCPRのアルゴリズムにおいて、出生直後のチェックポイントに該当し、「自発呼吸があり、かつ、心拍数100回/分以上」のときに用いられる。
フリーフローによる酸素投与とは、CPAP管理ができない場合に従来通り行われる酸素投与である。酸素の過剰投与には十分注意する必要がある。
19 1か月健康診査における診察所見で直ちに専門的な検査・治療が必要となるのはどれか。
1.臍ヘルニア
2.停留睾丸
3.陰囊水腫
4.白色便
解答4
解説

(※図引用:「胆道閉鎖症早期発見のための便色カード活用マニュアル」厚生労働省HPより)
松井式便色カードとは、胆道閉鎖症等の早期発見のための便色カードである。母子保健法施行規則の一部を改正する省令(平成24年:2012年)により、母子健康手帳に掲載することが義務付けられた。正常:4~7である。1~3の場合は、胆道閉鎖症などの可能性があるので、小児科医の受診を勧めている。便の色の確認は、生後2週間、生後1か月、生後1~4か月と数回行うように勧めている。(※参考:「胆道閉鎖症早期発見のための便色カード活用マニュアル」厚生労働省HPより)
1.× 臍ヘルニアとは、いわゆる「でべそ」のことであり、腹筋が未発達な赤ちゃんに多く見られる疾患である。臍ヘルニアは、ほとんどの場合、治療せずとも1歳までに自然に治癒する。
2.× 停留睾丸とは、精巣の下降が不完全で陰嚢内に触知しない状態である。生後6ヶ月までに治療せず自然に精巣が降りてくることが期待できる。新生児期に5%前後にみられる。
3.× 陰囊水腫とは、精巣の周囲に液体がたまって陰嚢がふくらんだ状態をいう。原因は、外傷や炎症により、陰嚢周囲の血管からの液体漏れやリンパ液が溜まることがあげられる。症状として、痛みは少ない陰嚢の腫れである。乳幼児に多く見られ、1歳未満の場合は自然に治ることが多い。
4.〇 正しい。白色便は、1か月健康診査における診察所見で直ちに専門的な検査・治療が必要となる。なぜなら、先天性胆道閉鎖症が疑われるため。赤ちゃんはおなかの中で羊水を飲み込んでいる。その羊水のウンチは、黒緑色で粘り気があるため、胎便という。生後2~4日目ころ、母乳を飲み始めると、黒緑色から少しずつ黄色味のある移行便となる。母乳を十分に飲むようになると、黄色いつぶつぶの黄色顆粒便になり、一日に何度もでるようになる。水様便(顆粒がない)、粘液や血液が混入している便、白色便、黒色便が出た時は受診の必要性が出てくる。ちなみに、先天性胆道閉鎖症とは、胆汁が流れる管(肝外胆管)がつまって生まれてしまったために腸に胆汁が流れず、黄疸が進み、そのまま進行すると肝硬変となり死亡する病気である。
20 地域において保健福祉活動を行う機関と事業の組合せで正しいのはどれか。
1.市町村:養育医療の給付
2.福祉事務所:助産施設への入所措置
3.助産所:自立支援医療育成医療の給付
4.児童相談所:ファミリーサポートセンター事業
解答2
解説
1.× 養育医療の給付は、「市町村」ではなく市区町村が行う。これは「母子保健法」に記載されている。ちなみに、未熟児養育医療は、出生時体重が2.000g以下、生活力が特に薄弱であるなどで入院が必要な乳児を対象に、入院医療費の一部を助成する制度である。指定医療機関において、診察・医学的処置・治療等の給付が受けられる。
2.〇 正しい。助産施設への入所措置は、「福祉事務所」が行う。福祉事務所とは、社会福祉法第14条に規定されている「福祉に関する事務所」をいい、福祉六法(生活保護法、児童福祉法、母子及び寡婦福祉法、老人福祉法、身体障害者福祉法及び知的障害者福祉法)に定める援護、育成又は更生の措置に関する事務を司る第一線の社会福祉行政機関である。
3.× 自立支援医療育成医療の給付は、「助産所」ではなく市区町村が行う。育成医療(自立支援医療)とは、障害者の日常生活及び社会生活を総合的に支援するための法律(障害者総合支援法)に基づき、身体に障害のある児童又はそのまま放置すると将来障害を残すと認められる疾患がある児童(18歳未満)で、確実な治療効果が期待できる方が指定医療機関において医療を受ける場合に給付が受けられる制度である。ちなみに、助産所とは、助産師が公衆又は特定多数人のためその業務(病院又は診療所において行うものを除く)を行う場所をいう。助産師が助産を行う場所、又は妊婦・褥婦もしくは新生児の保健指導などを行う場所として適法に設置された施設をいう。
4.× ファミリーサポートセンター事業は、「児童相談所」ではなく市区
児童相談所は、「児童福祉法」に基づいて設置される行政機関であり、都道府県、指定都市で必置となっている。原則18歳未満の子供に関する相談や通告について、子供本人・家族・学校の先生・地域の方々など、どなたからも受け付けている。児童相談所は、すべての子供が心身ともに健やかに育ち、その持てる力を最大限に発揮できるように家族等を援助し、ともに考え、問題を解決していく専門の相談機関である。
職員:児童福祉司、児童心理司、医師または保健師、弁護士 等。所長は、医師で一定の者、大学等で心理学を専修する学科を卒業した者、社会福祉士、児童福祉司で一定の者 等。
【業務内容】
①助言指導
②児童の一時保護
③児童福祉施設等への入所措置
④児童の安全確保
⑤里親に関する業務
⑥養子縁組に関する相談・支援
(参考:「児童相談所とは」東京都児童相談センター・児童相談所様HPより)
 希望の解説ブログ
希望の解説ブログ 

