この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
次の文を読み44〜46の問いに答えよ。
Aさん(40歳、1回経産婦)。20歳から喫煙している。今回、妊娠を機に禁煙を試みたが、現在も5本/日喫煙している。妊娠36週0日、妊婦健康診査のため産婦人科病院を定期受診した。身長158 cm、体重62 kg(非妊時体重55 kg)、血圧135/80mmHg。尿蛋白(+) 、尿糖(±)。子宮底長28 cm。空腹時血糖85 mg/dL。胎児推定体重1,950 g、AFI8。胎児心拍数陣痛図で子宮収縮2回/40分、胎児心拍数基線120bpm、基線細変動正常、一過性頻脈3回/40 分。子宮口1指開大、展退度30 %、頸管長30 mm。
46 その後、Aさんは自宅で経過をみることになった。同日午後2時にAさんが直接来院し、「1時間ほど前からお腹の痛みが急に強くなり、時々血が腟から流れでています」と言う。来院時体温37.0℃、脈拍100/分、血圧135/85mmHg。胎児心拍数陣痛図で3分毎の子宮収縮があり、心拍数の基線細変動が減少しており、遅発性一過性徐脈が確認された。緊急帝王切開術が施行された。術中出血量は羊水を含めて2,600mLであった。羊水に血液が混じっており、胎盤の母体面の一部に血腫の付着が認められた。
手術室から帰室した時点のAさんの観察項目で最も重要なのはどれか。
1.腟からの出血量
2.下肢の浮腫
3.腸蠕動音
4.発熱
解答1
解説
・同日午後2時Aさん「1時間ほど前からお腹の痛みが急に強くなり、時々血が腟から流れでています」と。
・来院時体温37.0℃、脈拍100/分、血圧135/85mmHg。
・胎児心拍数陣痛図:3分毎の子宮収縮があり、心拍数の基線細変動が減少しており、遅発性一過性徐脈が確認された。
・緊急帝王切開術施行。
・術中出血量:羊水を含めて2,600mL。
・羊水に血液が混じっており、胎盤の母体面の一部に血腫の付着が認められた。
→本症例は、常位胎盤早期剥離が考えられる。常位胎盤早期剥離とは、子宮壁の正常な位置に付着している胎盤が、通常は妊娠20週以降に剥がれてしまうことである。性器出血や激しい腹痛が起こり、ショック状態を起こすこともある。胎盤が早い時期に剥がれると、在胎週数の割に成長しなかったり、死亡することさえある。治療の原則は、可能な限り速やかに分娩を行うこととされている。短時間のうちに経腟分娩が可能と判断される場合は、経腟での分娩を試みることもあるが、多くの場合は緊急帝王切開術で分娩を行う。また、妊娠高血圧症候群性の常位胎盤早期剥離では播種性血管内凝固症候群〈DIC〉を発生することが多い。播種性血管内凝固症候群〈DIC〉とは、小さな血栓が全身の血管のあちこちにできて、細い血管を詰まらせる病気である。血液凝固が増加することで出血の抑制に必要な血小板と凝固因子を使い果たしてしまい、過度の出血を引き起こす。感染、手術、出産時の合併症など、考えられる原因はいくつかある。
1.〇 正しい。腟からの出血量は最も優先される。なぜなら、本症例は常位胎盤早期剥離と播種性血管内凝固症候群〈DIC〉が疑われるため。DIC診断基準には、出血に関する項目もあり、また、Aさんの術中出血量は羊水を含めて2,600 mLと多いため、術後出血量と合わせてのinoutの把握が重要である。また腟からの出血量は子宮収縮の状態を把握するためにも確認が必要である。帝王切開では経腟分娩と比べると術後の安静時間や授乳の遅れ、子宮頸管の開大が不十分であることなどから子宮収縮が遅れやすいため、悪露の排出を促す必要がある。
2.× 下肢の浮腫より優先度が高いものが他にある。なぜなら、下肢の浮腫は産後には見られることが多いため。産後は出血や羊水、母乳の分泌により体内から急に水分を喪失するため、体内に水分を溜めようとする働きにより浮腫が生じる。また母乳産生を促すプロラクチンが増加する一方で、エストロゲンが減少するというホルモンバランスも原因になる。帝王切開後は離床して歩行する距離や回数も少なくなってしまうことから、足のポンプ機能を充分に果たせなくなるため下肢の浮腫が生じやすい。
3.× 腸蠕動音より優先度が高いものが他にある。腸蠕動音は主に飲水や食事開始の目安とすることが多い。ちなみに、腸蠕動音とは、消化管内を内容物やガスが移動するときに発生する音のことで、聴診によって腸管の状態を知ることができ、正常な場合は5~15秒間ごとに「コポコポ」「キュルキュル」などのやわらかな音が聞こえる。
4.× 発熱より優先度が高いものが他にある。発熱は、産後24時間以降からは産褥熱が起こる可能性があるため注意が必要になる。産褥熱は産後24時間から10日以内に2日間、38度以上の熱が出ることであり、帝王切開も原因の1つとなっている。
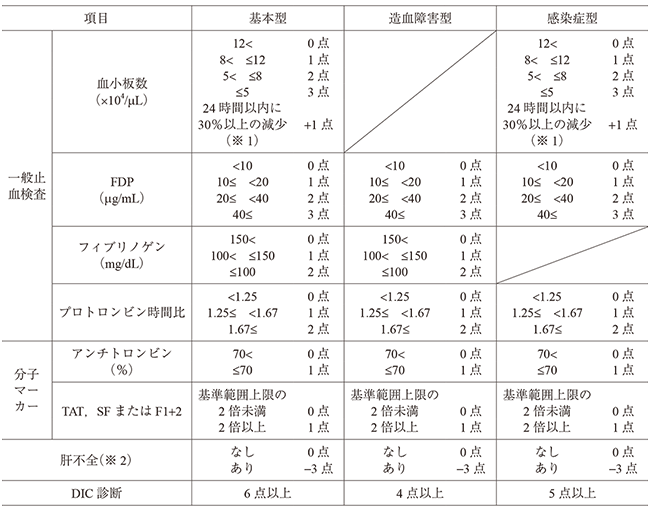
(※図引用:「表II-3 DIC診断基準」一般社団法人日本血栓止血学会より)
次の文を読み47〜49の問いに答えよ。
在胎週数32週、出生体重1,800g、児心音低下のため緊急帝王切開で出生した男児。出生直後、啼泣なく筋緊張は低下。温めたタオルで羊水を拭き取り、口鼻腔内から白色の分泌物を吸引した。心拍は6秒間に3回であった。直ちに人工呼吸が行われ、経皮的動脈血酸素飽和度<SpO2>モニターと心電図モニターが装着された。生後2分が経過しても自発呼吸を認めなかったため、気管挿管による人工呼吸と胸骨圧迫が開始された。生後5分の評価で、心拍数50/分、自発呼吸はなく、全身性チアノーゼを認めた。
47 最初に投与すべきなのはどれか。
1.ドパミン
2.生理食塩液
3.新鮮凍結血漿
4.アドレナリン
5.重炭酸ナトリウム
解答4
解説
・在胎週数32週、出生体重1,800g、児心音低下のため緊急帝王切開で出生した男児。
・出生直後:啼泣なく、筋緊張低下。
・温めたタオルで羊水を拭き取り、口鼻腔内から白色の分泌物を吸引した。
・心拍:6秒間3回。
・直ちに人工呼吸、経皮的動脈血酸素飽和度モニターと心電図モニターが装着。
・生後2分:自発呼吸を認めず、気管挿管による人工呼吸と胸骨圧迫が開始。
・生後5分:心拍数50/分、自発呼吸はなく、全身性チアノーゼを認めた。
→本症例は新生児蘇生法を実施する必要がある。蘇生の必要性の判断は①早産児、②弱い呼吸・啼泣、③筋緊張の低下の3項目である。ちなみに、新生児蘇生法とは、出生時を中心とした新生児を対象とする蘇生法である。
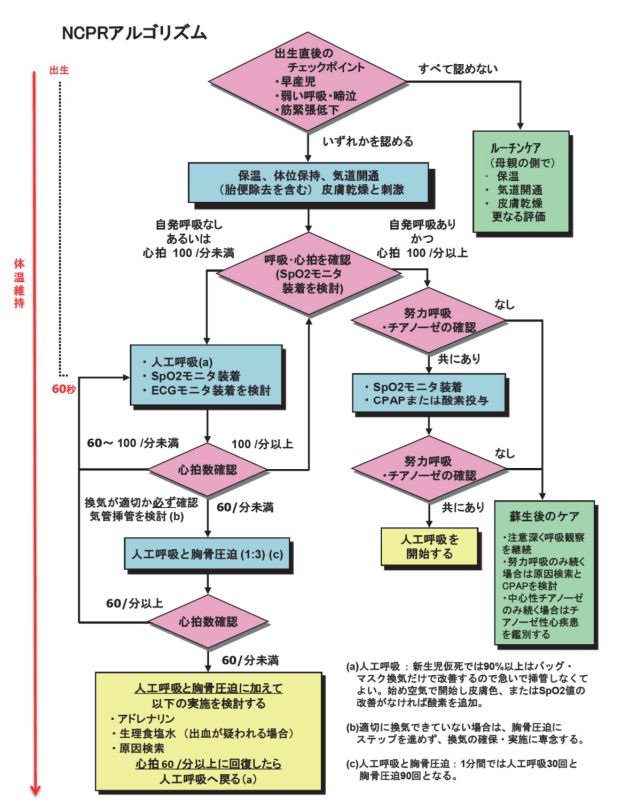
(※図引用:「JRC蘇生ガイドライン2015オンライン版‐第4章 新生児の蘇生(NCPR)」一般社団法人 日本蘇生協議会より)
1.× ドパミンは必要ない。ドパミンは、カテコラミンという薬の一種で、主に血圧を上昇させる作用と心臓や腎臓に流れる血液量を増加させる作用がある。主に未熟児動脈管開存症に使用されることが多い。
2.× 生理食塩液は必要ない。出血が疑われる場合は、生理食塩液(水)を用いることがある。生理食塩液は、血清ナトリウム濃度が135mEq/L未満である低ナトリウム血症の治療に使用される。
3.× 新鮮凍結血漿は必要ない。新鮮凍結血漿は、新生児には先天性血栓性血小板減少性紫斑病や凝固因子の補充、赤血球濃厚液輸血時などに使用される。新鮮凍結血漿(FFP)は採血して4時間以内の全血を遠心分離して得た血漿を凍結したものである。
4.〇 正しい。アドレナリンを最初に投与すべきである。本症例は新生児蘇生法を実施する必要がある。蘇生の必要性の判断は①早産児、②弱い呼吸・啼泣、③筋緊張の低下の3項目である。ちなみに、新生児蘇生法とは、出生時を中心とした新生児を対象とする蘇生法である。1つでも該当する場合、初期処置後に人工呼吸と胸骨圧迫を開始し、心拍数60回/分以下の場合はアドレナリンなどの薬物投与の手順で処置を行う。
5.× 重炭酸ナトリウムは必要ない。重炭酸ナトリウムは、アシドーシスや悪心・嘔吐及びめまい、急性蕁麻疹などに使用されるが、小児には慎重投与である。
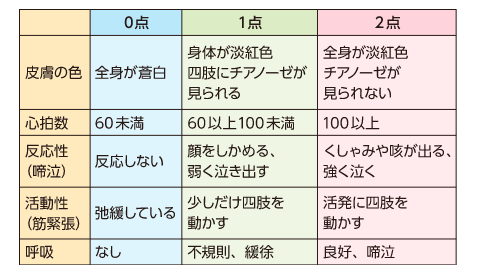
(※図引用:「ナース専科」より)
次の文を読み47〜49の問いに答えよ。
在胎週数32週、出生体重1,800 g、児心音低下のため緊急帝王切開で出生した男児。出生直後、啼泣なく筋緊張は低下。温めたタオルで羊水を拭き取り、口鼻腔内から白色の分泌物を吸引した。心拍は6秒間に3回であった。直ちに人工呼吸が行われ、経皮的動脈血酸素飽和度<SpO2>モニターと心電図モニターが装着された。生後2分が経過しても自発呼吸を認めなかったため、気管挿管による人工呼吸と胸骨圧迫が開始された。生後5分の評価で、心拍数50/分、自発呼吸はなく、全身性チアノーゼを認めた。
48 救命された児は母との面会のあとNICUに入院となった。児は保育器に収容され、人工呼吸器が装着された。血液検査や胸腹部エックス線撮影の結果、呼吸窮迫症候群と診断され人工肺サーファクタント補充療法が行われた。
1時間後の児のバイタルサインは体温37.0℃、心拍数138/分、血圧48/28mmHg、経皮的動脈血酸素飽和度<SpO2>94%(上肢)、83%(下肢)で上下肢差を認めた。
考えられる病態はどれか。
1.壊死性腸炎
2.大血管転位症
3.胎便吸引症候群
4.新生児遷延性肺高血圧症
解答4
解説
・救命された児は母との面会のあとNICUに入院。
・児は保育器に収容、人工呼吸器が装着。
・検査結果:呼吸窮迫症候群と診断され人工肺サーファクタント補充療法が行われた。
・1時間後の児のバイタルサイン:体温37.0℃、心拍数138/分、血圧48/28mmHg
・経皮的動脈血酸素飽和度<SpO2>:94%(上肢)、83%(下肢)で上下肢差を認めた。
→呼吸窮迫症候群とは、早産児にみられる呼吸疾患で、サーファクタントという肺胞を覆う物質が産生されないか不足している(肺表面活性物質の欠乏)ために、肺胞が拡張した状態を保てないことで起こる。早産児や妊娠中に母親が糖尿病にかかった新生児は、呼吸窮迫症候群を発症するリスクが高くなる。
1.壊死性腸炎とは、腸への血液の流れの障害に、細菌感染などの因子が加わることにより腸が壊死してしまう病気である。 ほとんどは生まれてから30日未満(特に1週間以内)の赤ちゃんにみられ、時に生後30日目以降にみられることもある。壊死性腸炎の原因は完全には分かっていないが、血液中の酸素レベルの低下や腸への血流量の低下に伴い、腸が成熟していないことが部分的に関係している。腸内部の表面が損傷を受ける病気で未熟児に多い。症状は腹部膨満、血便、緑色や黄色、さび色の嘔吐などが現れ、非常に具合が悪く眠りがちな状態に陥る。また体温が低下し、呼吸の一時的な停止を繰り返す。設問文から完全に否定することはできないが、経腸栄養開始後の発症が多いため、選択肢4.新生児遷延性肺高血圧症の方が優先度は高い。
2.大血管転位症とは、心臓の右房と右室、左房と左室が正常につながっているものの、右室から大動脈が、左室から肺動脈が起始している先天性心疾患である。チアノーゼや多呼吸、哺乳困難、乏尿などの心不全症状がある。
3.胎便吸引症候群とは、出生前または周産期に肺に胎便(暗緑色の、無菌の便)を吸い込んだ新生児にチアノーゼや呼吸困難(呼吸窮迫)がみられることである。酸素不足などのストレスによって反射的にあえぎ、胎便を含む羊水を肺に吸い込んでしまうことなどで起こる。
4.新生児遷延性肺高血圧症が最も考えられる。なぜなら、設問の児は、呼吸窮迫症候群と診断されており、経皮的動脈血酸素飽和度<SpO2>:94%(上肢)、83%(下肢)で上下肢差を認められるため。また、呼吸窮迫症候群は新生児遷延性肺高血圧症の原因の1つである。新生児遷延性肺高血圧症とは、肺につながる動脈が出生後も狭い(収縮した)状態が続くことが原因で、肺に十分な量の血流が行きわたらず、結果的に血流中の酸素量が不足する重篤な病気である。満期産児または過期産児に重度の呼吸困難(呼吸窮迫)を引き起こす。この場合の左右差は見られないことが多い。呼吸窮迫症候群とは、早産児にみられる呼吸疾患で、サーファクタントという肺胞を覆う物質が産生されないか不足している(肺表面活性物質の欠乏)ために、肺胞が拡張した状態を保てないことで起こる。早産児や妊娠中に母親が糖尿病にかかった新生児は、呼吸窮迫症候群を発症するリスクが高くなる。
次の文を読み47〜49の問いに答えよ。
在胎週数32週、出生体重1,800 g、児心音低下のため緊急帝王切開で出生した男児。出生直後、啼泣なく筋緊張は低下。温めたタオルで羊水を拭き取り、口鼻腔内から白色の分泌物を吸引した。心拍は6秒間に3回であった。直ちに人工呼吸が行われ、経皮的動脈血酸素飽和度<SpO2>モニターと心電図モニターが装着された。生後2分が経過しても自発呼吸を認めなかったため、気管挿管による人工呼吸と胸骨圧迫が開始された。生後5分の評価で、心拍数50/分、自発呼吸はなく、全身性チアノーゼを認めた。
49 生後3週、児は保育器の中で経管栄養を行っている。呼吸補助や酸素投与は不要で、体重は出生体重に回復し、本日初回の眼底検査を受けることになった。
このときの児への対応で正しいのはどれか。
1.空腹時の検査を避ける。
2.照明下で検査を実施する。
3.検査前に抗菌薬を点眼する。
4.開瞼器の圧迫による迷走神経反射に注意する。
解答4
解説
・生後3週、児は保育器の中で経管栄養を行っている。
・呼吸補助や酸素投与:不要。
・体重:出生体重に回復し、本日初回の眼底検査を受けることになった。
→眼底検査とは、眼科医がおもちゃや光を使って、①物に注目しているか?、②色を認識しているか?、③奥行きや大きさなどを知覚しているかなどを判断する。一般的に行われる検査を次のとおりである。①調整(音を立てるおもちゃや、興味を引く物を使って、赤ちゃんの片目をふさいだり、ふさいだ目を開けたり)、②凝視する力(赤ちゃんの目の前で物を動かし、目がそれを追っているかどうか)、③眼筋の協調(光やおもちゃを一定のパターンで動かして赤ちゃんの興味を引き、赤ちゃんが近くや遠くをはっきりと見られるかどうか)、④光に対する瞳孔反応(ペンライトなどの小さな光を赤ちゃんの目に当て、瞳孔の反応を見る)、⑤まぶたの状態と機能(両目のまぶたを調べ、正常に動いているかどうか)などを検査する。
1.× 空腹時に検査を「避ける」のではなく実施する。なぜなら、授乳後に泣いたりぐずついてしまうと、その腹圧により嘔吐やげっぷなどで正確に検査できない恐れがあるため。
2.× 「照明下」ではなく暗室(低照度)で検査を実施する。なぜなら、眼底検査では④光に対する瞳孔反応を検査するため。照明下で検査すると眩しく感じて同行反応が鈍くなる可能性がある。
3.× 検査前には「抗菌薬」ではなく散瞳薬を点眼する。なぜなら、眼底を検査するためには、瞳(瞳孔)を大きく開いて目の奥の広い範囲を調べる必要があるため。 人間の目はまぶしさを防ぐため、光が当たると瞳が小さくなり目に入る光の量を抑える働きを持っている。そこで、その働きを一時的に弱め瞳を大きく広げる薬を点眼して検査する。
4.〇 正しい。開瞼器の圧迫による迷走神経反射に注意する。開瞼器(読み:かいけんき)とは、まぶたを開いた状態で固定する器具で、眼の治療・診断などで使用する。眼底検査とは、検眼鏡や眼底カメラなどの器具を使って眼底血管、網膜、視神経を観察する検査である。出生体重1500g未満、出生週数30週未満は未熟児網膜症を引き起こすリスクがあるため眼底検査を行うことが推奨されている。未熟児網膜症とは、眼球の血管が正常に発達しないことが原因で発症する網膜病変の1つである。検査では開瞼器の圧迫による迷走神経反射による徐脈や無呼吸に注意する必要がある。
次の文を読み50〜52の問いに答えよ。
Bさん(39歳、1回経産婦)。妊娠32週の妊婦健康診査目的でA病院の助産師外来を受診した。血圧126/68mmHg、尿蛋白(-) 、尿糖(-)、下肢浮腫(-)、子宮底28cm、推定胎児体重1,950g、胎動あり。Bさんは「上の子の出産後に会陰切開の痛みが強かったので、できれば今回は会陰切開をせずにお産したいです」と話している。
50 このときの助産師外来の助産師の対応で最も適切なのはどれか。
1.会陰切開が必要かはわからないと伝える。
2.会陰切開の創痛には鎮痛薬を使用できると説明する。
3.妊娠37週以降に会陰切開について話し合う計画を立てる。
4.会陰切開に対する希望をバースプランに記載するよう勧める。
解答4
解説
・Bさん(39歳、1回経産婦、妊娠32週)
・妊婦健康診査:血圧126/68mmHg、尿蛋白(-) 、尿糖(-)、下肢浮腫(-)、子宮底28cm、推定胎児体重1,950g、胎動あり。
・Bさん「上の子の出産後に会陰切開の痛みが強かったので、できれば今回は会陰切開をせずにお産したいです」と。
→本症例は、特段異常値は認めず正常範囲内である。このまま正常な妊娠の経過をたどれば、正期産での正常分娩が行える可能性が高い。したがって、ある程度本症例の希望を聞くことが可能と考えられる。バースプランとは、直訳すると「出産計画」である。 どのようなお産を望んでいるか、出産後や入院中はどのように過ごしたいのかなど、妊婦さん自身やパパの希望をまとめたものである。
1.× 「会陰切開が必要かはわからない」と伝える優先度は低い。なぜなら、会陰切開の必要性は助産師が伝える必要があるため。分娩時の会陰の伸びが悪くて自然に切れてしまうと、産後ライフに支障が出ることがある。自然に切れる場合、筋肉などの影響で、左右にキレイに裂けることなく、大きく複雑に、深く裂けるだけでなく、肛門や尿道口方向に裂けてしまうことが考えられる。そうなってしまうと産後の生活に支障をきたしかねない。また、会陰の伸びの悪さなどの理由でお産に時間がかかると、赤ちゃんの心拍が下がったり、障害をきたしかねない。このように、自然にまかせると赤ちゃんやママへのダメージが大きいと判断した場合は、赤ちゃんの頭を急激に産道通過させなければならず、会陰切開(医療処置)をして、肛門や尿道口方向に裂けるのを予防する必要がある。
2.× 「会陰切開の創痛には鎮痛薬を使用できる」と説明する優先度は低い。なぜなら、Bさん「上の子の出産後に会陰切開の痛みが強かったので、できれば今回は会陰切開をせずにお産したいです」と、通常、会陰切開の創痛には鎮痛薬を使用し、それでもBさんは痛みが強く会陰切開をせずにお産することを希望しているため。創痛に対する鎮痛薬の有無で、「会陰切開をするかどうか」は悩んでいるわけではない。
3.× 妊娠37週以降に会陰切開について話し合う計画を立てる。優先度は低い。なぜなら、妊娠37週以降ではお産となる可能性もあるため。今のタイミングで会陰切開についての希望を聞くことが適している。
4.〇 正しい。会陰切開に対する希望をバースプランに記載するよう勧める。お産時に医療者間で共有することができる。バースプランとは、直訳すると「出産計画」である。 どのようなお産を望んでいるか、出産後や入院中はどのように過ごしたいのかなど、妊婦さん自身やパパの希望をまとめたものである。
会陰切開術は、①正中側切開法と②正中切開法がある。分娩直前、はさみで会陰部に切開を入れるが、①正中側切開(腟入口部下端から左斜め下へ切開)と②正中切開(腟入口部下端から肛門の方向へ切開)との二つの方法がある。
①正中側切開:吸引分娩、初産婦に適応。特徴:会陰部が狭い・胎児が大きめ・会陰部の伸展が悪く、裂傷が大きくなる可能性がある。
②正中切開:経産婦に適応。特徴:会陰部が比較的広い、胎児もあまり大きくない、大きな裂傷の可能性が少ない、創傷治癒が早い。
※正中側切開の方が正中切開より切開創が大きい分、出血が多く、術後の疼痛が強い傾向があるが、産後の母体の回復に影響を及ぼすほどのものではない。
 希望の解説ブログ
希望の解説ブログ 

