この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
6 妊娠38週0日で、骨盤位のため腰椎麻酔による予定帝王切開術で体重3,300gの児を分娩した褥婦。手術室から褥室に帰室した。
手術当日のケアで最も適切なのはどれか。
1.セミファウラー位とする。
2.3時間ごとに搾乳を行う。
3.両下肢の間欠的空気圧迫法を行う。
4.創部をポビドンヨードで消毒する。
解答3
解説
・妊娠38週0日:骨盤位のため腰椎麻酔による予定帝王切開術。
・体重3,300gの児を分娩した褥婦。
・手術室から褥室に帰室した。
→予定帝王切開術から帰室した際に、行われる支援やケアを把握しておこう。
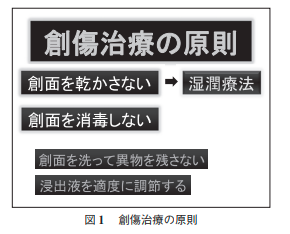 (※図引用:「これからの正しい創傷治療―湿潤療法の取り組み―」安藤 善郎)
(※図引用:「これからの正しい創傷治療―湿潤療法の取り組み―」安藤 善郎)
1.× 「セミファウラー位」ではなく仰向け(2時間程度)とする。なぜなら、硬膜穿刺後頭痛を予防するため。硬膜に傷がついた場合や、針の穴から髄液が漏れて脳圧が低下することで起こると考えられている。セミファーラー位になることで、脳圧の変化を助長することになる。
2.× 3時間ごとに搾乳を行う優先度は低い。なぜなら、現地点で本症例から、搾乳の必要性の判断材料が少ないため。搾乳とは、児の哺乳力が弱いか、陥没乳頭などでうまく捕乳できない場合に、母乳を絞って哺乳瓶で与える方法である。
3.〇 正しい。両下肢の間欠的空気圧迫法を行う。なぜなら、静脈還流を促し、深部静脈血栓症の予防できるため。他にも術後ベッドの準備として、心電図モニター、血圧計、酸素、輸液ポンプ、蓄尿用の容器、電気毛布、病衣などを準備しておく。ちなみに、深部静脈血栓症とは、深部静脈に血の塊(血栓)ができることである。血栓が足の静脈から心臓や肺に向かって流され、肺の血管に詰まった場合、肺塞栓症を引き起こす。
4.× 創部を「ポビドンヨードで消毒する」のではなく、滅菌ドレッシング材にて被覆する。なぜなら、良好な創傷治癒環境を保つことができるため。その上から、出血の有無など創部を観察する。ちなみに、ポビドンヨードとは、世界中で感染対策に使われている代表的な殺菌消毒剤の有効成分のひとつである。また、ドレッシング材とは、「創における湿潤環境形成を目的とした近代的な創傷被覆材をいい、従来のガーゼは除く」と定義されている(日本褥瘡学会)。
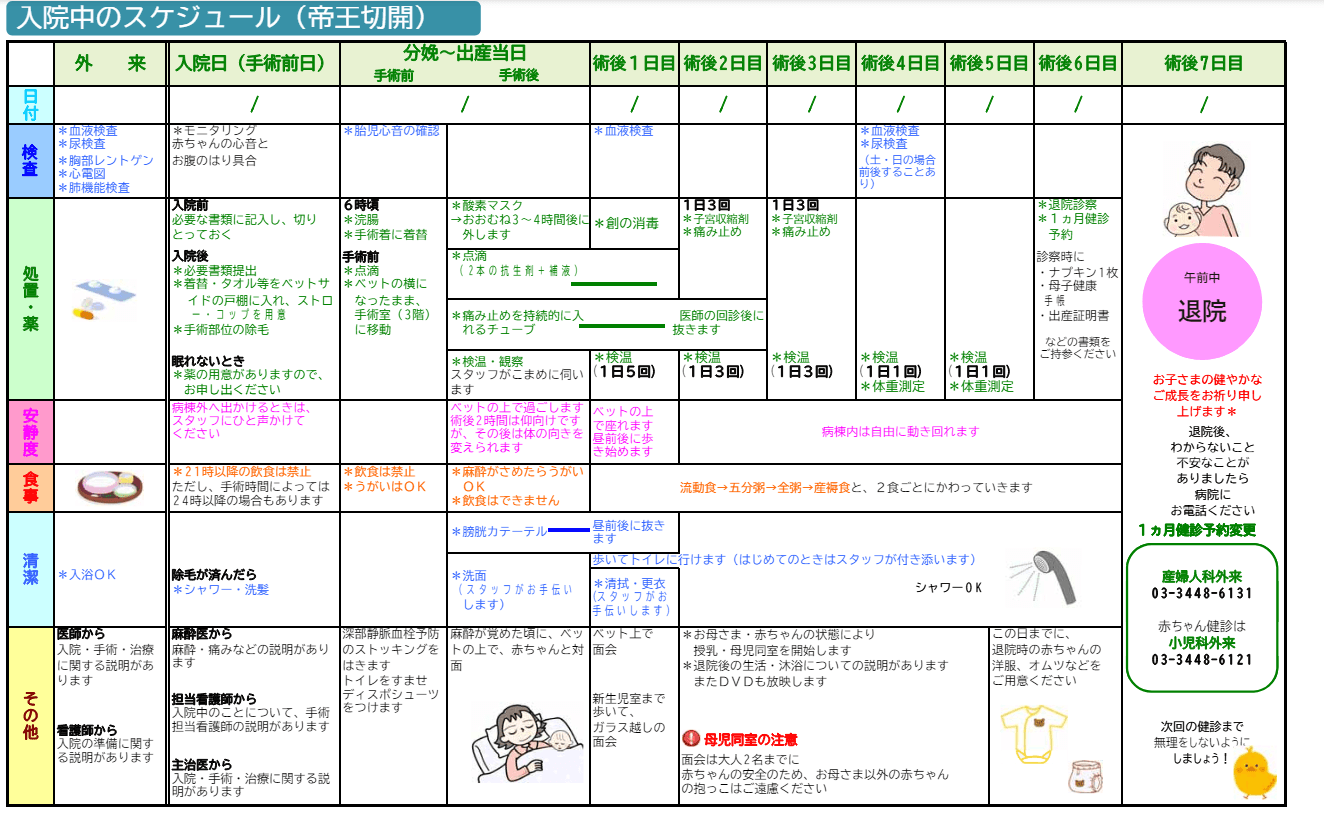
(※図引用:「入院中のスケジュール(帝王切開)」NTT東日本関東病院様HPより)
7 妊婦健康診査の費用について正しいのはどれか。
1.妊婦1人当たりの公費負担額は全国一律である。
2.妊婦健康診査の助成費用は薬剤処方に利用できる。
3.日本助産師会が示す助産師業務料金に基づく必要がある。
4.転出した場合は転出前の自治体の受診券は利用できない。
解答4
解説
妊婦健康診査とは、妊婦さんや赤ちゃんの健康状態を定期的に確認するために行うものである。妊婦健康診査の費用は、妊娠・出産は正常な経過であれば、保険適用されず自費診療となる。保険が適用されない妊婦健診費用の一部を自治体(市区町村)が負担している。
妊婦検診の費用は、14回のすべてが負担対象となっているが、1回あたり平均で約5,000円である。妊婦健康診査の費用助成は、全自治体で行われている。ただし、96市区町村は、公費負担額が明示されていない(※参考:「妊婦健康診査の公費負担の状況について」厚生労働省HPより)。
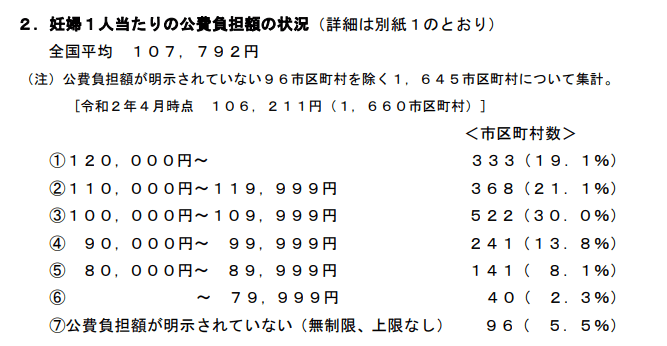
(※図引用:「妊婦健康診査の公費負担の状況について」厚生労働省HPより)。
1.× 妊婦1人当たりの公費負担額は、「全国一律」ではない。なぜなら、自治体によって異なるため。ちなみに、国から自治体に妊婦ひとりあたり約12万円が助成されている。
2.× 妊婦健康診査の助成費用は、薬剤処方には利用「できない」。なぜなら、薬剤処方には、健康保険が適用されるため。妊婦健康診査とは、妊婦さんや赤ちゃんの健康状態を定期的に確認するために行うものである。 そして、医師や助産師などに、妊娠・出産・育児に関する相談をして、妊娠期間中を安心して過ごしていただくことが大切である。病気の有無を調べることだけが妊婦健診ではない。妊娠期間中を心身ともに健康に過ごし、無事に出産を迎えるためには、日常生活や環境、栄養など、いろいろなことに気を配る必要がある。より健やかに過ごすために、妊娠検診を活用する必要がある。検診費用には、公費による補助制度がある。日本では、「母子保健法」により、14回程度の健康診査の回数が勧められており、健康診査の間隔や実施する検査内容について、国が基準を示している。
3.× 必ずしも、日本助産師会が示す助産師業務料金に基づく必要は「ない」。なぜなら、自費診療であるため。ただし、助産師の業務料金は、日本助産師会が定める助産師業務料金参考表を基にしている助産院が多い。助産師の業務料金には、妊婦健診、分娩、産後ケアなどである。
4.〇 正しい。転出した場合は転出前の自治体の受診券は利用できない。なぜなら、妊婦健康診査の費用は、自治体ごとに異なるため。ほかの市区町村に転出する場合は、現在の市区町村の受診票を持参して転出先の自治体に提出し、指示を受ける必要がある。受診票や補助券などは、新居の自治体で交換してもらう。転入届を出す際に、母子手帳と未使用分の検診補助券、印鑑を持参すると、引っ越し先で使用するものと取り換えてもらえる。
8 震度6強の地震が発生した。病院内では火災の発生や建物の倒壊がないことが確認された。
このときの助産師の対応で適切なのはどれか。
1.母児は別々に避難させる。
2.避難経路は受け持ち助産師が決める。
3.新生児はコットに寝かせて避難させる。
4.分娩第2期進行中の産婦は分娩を終了させてから避難させる。
解答4
解説
【避難経路と避難方法】
・災害発生時は病院のアナウンスに従い避難・誘導を行う。
・アナウンスがない場合は、安全を確認し、まずはフロア内での避難誘導を行う。
・歩行可能な妊産褥婦は、階段または避難用スロープを使用し避難する。
・エレベーターは使用しない。
・入院時オリエンテーションで、避難経路と災害発生時のオリエンテーションを行う。
【病棟患者の避難】
①妊産褥婦・婦人科患者
・点滴中の患者のラインの扱いを決めておき、状況判断して、自分で対処してもらうか、スタッフが対処するなどして、避難誘導を行う。
・尿道留置カテーテル挿入患者は、留置したまま避難し安全な場所で看護職が抜去する。
・胎胞形成のある安静中の妊婦については、妊婦自身の生命を優先し避難するように誘導する。
②重症患者
・意識レベルの低下した患者、麻酔下にある患者や麻薬使用患者、術直後の患者はトリアージに従って担送する。
・重症患者には、ナースステーション内のナースコールボードと病室前のネームプレートに赤いマークをつけておくなどすべてのスタッフが分かるようにしておく。
③新生児
・母子同室中は、毛布やバスタオルで児を覆い、母親が抱っこし避難するように各病室を巡回し声をかける。
・病児室に児を収容している場合は、母親に病児室に行くように声をかけ、母親と児のネームバンドを照合した上で児を母親に預ける。
・避難時は状況により保温ブランケットを母親に預け、児を保温し避難してもらう。
④患児の母親が退院した児について
・保育器収容中の患児は、酸素は中止し、点滴は抜針してバスタオル・保温ブランケットで覆い、看護職が抱っこもしくは新生児避難具に収容し避難する。
・コット収容中の患児は、保温ブランケットで覆い新生児避難具に収容し避難する。
(※一部引用:「災害発生時の対応マニュアル作成ガイド P40〜41」公益社団法人 日本看護協会より)
1.× 母児は「別々」ではなく一緒に避難させる。なぜなら、一緒に避難するメリットのほうが多いため。別々に避難することで、新生児1人につきスタッフ1人つくことになり、全員避難することが困難となりやすい。また、順番に避難した場合でも母親の心理状態が不安定になりやすい。
2.× 避難経路は、「受け持ち助産師」ではなく避難経路マニュアルによって決まっている。地震直後は、スタッフもパニックになりやすい。避難経路は2つ以上考えておくことも重要であり、避難経路は「師長・副師長または主任(病棟責任者)」が決めることが多い。
3.× 必ずしも、新生児はコットに寝かせて避難させる必要はない。なぜなら、コットの数に限りがあるため。また、キャスター付きの場合が多いため、予想できない事故に発展しやすい。避難が必要な場合は応援を要請し、コット収容児、保育器収容児の順に避難する。コット収容中の患児は、保温ブランケットで覆い新生児避難具に収容し避難する。酸素吸入中の場合は、酸素ボンベに切り替え、コットのまま避難する。(※参考:「災害発生時の対応マニュアル作成ガイド」公益社団法人 日本看護協会より)
4.〇 正しい。分娩第2期進行中の産婦は、分娩を終了させてから避難させる。分娩第1期の場合、独歩で避難するが、分娩第2期以降の場合は胎児を娩出させる(6)ことが優先される(※下図参照)。

(※引用:「災害発生時の対応マニュアル作成ガイド」公益社団法人 日本看護協会より)
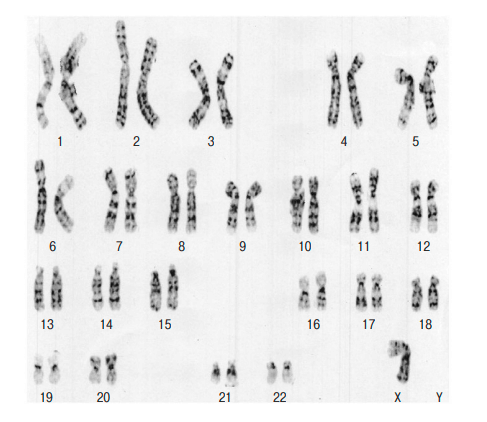
9 Aさん(16歳)は、無月経を主訴に母親とともに産婦人科を受診した。外性器は女性型で、婦人科的診察および超音波検査にて腟と子宮が確認された。染色体検査の結果を下図に示す。
考えられる疾患はどれか。
1.多囊胞性卵巣症候群
2.Turner<ターナー>症候群
3.Sheehan<シーハン>症候群
4.Asherman<アッシャーマン>症候群
5.Klinefelter<クラインフェルター>症候群
解答2
解説
1.× 多囊胞性卵巣症候群は考えにくい。なぜなら、多囊胞性卵巣症候群の症状と診断方法などが合致しないため。多囊胞性卵巣症候群とは、卵子が入った卵胞の成長に時間がかかり、排卵が起こりにくくなる病気である。長期間にわたってエストロゲンだけが子宮内膜に働きかけ続けることで、子宮体がんのリスクが高くなるといわれている。診断方法は、血液検査や卵巣の超音波検査にて行い、診断基準として1月経異常(月経不順や無月経)、②多嚢胞性卵巣(超音波検査で卵巣に卵胞がたくさん連なってみえること)、③血中男性ホルモン高値または黄体形成ホルモンが高値で、卵胞刺激ホルモンが正常といった3つの項目を満たせば多囊胞性卵巣症候群と診断される。
2.〇 正しい。Turner<ターナー>症候群が最も考えられる。なぜなら、本症例のX染色体が1本欠損しているため。ターナー症候群とは、典型的には身長が低く、首の後ろに皮膚のたるみ(翼状頸)があり、学習障害がみられ、思春期が始まらないのが特徴である。2本のX染色体のうち1本の部分的または完全な欠失によって引き起こされる性染色体異常である。女性特有の染色体異常である。
3.× Sheehan<シーハン>症候群は考えにくい。なぜなら、分娩時の大量出血が確認できないため。Sheehan症候群とは、分娩時に大量出血してショックに陥り、脳にある下垂体に血液が行き届かなくなり、下垂体の組織が障害(変性や壊死)されて働きが下がること(下垂体機能不全)によって起こる一連の症状である。ちなみに、下垂体とは、脳の直下にあって、さまざまホルモンを分泌する内分泌器官である。下垂体の前葉からは、副腎皮質刺激ホルモン、成長ホルモン、甲状腺刺激ホルモン、乳汁分泌ホルモン、性腺刺激ホルモンが、下垂体の後葉からは抗利尿ホルモンが分泌される。
4.× Asherman<アッシャーマン>症候群は考えにくい。なぜなら、子宮内膣の癒着が確認できないため。Asherman症候群(子宮内腔癒着)とは、子宮内膜がなんらかの炎症を起こし、子宮内組織同士がひっついてしまっている状態のことをさす。子宮内膜の炎症等による子宮内膣の癒着により、排卵があっても月経が起こらない。原因として、帝王切開や妊娠中絶そのほかの子宮に対する手術や結核菌による感染などがあげられる。
5.× Klinefelter<クラインフェルター>症候群は考えにくい。なぜなら、X染色体が2本以上と、Y染色体が確認できないため。Klinefelter<クラインフェルター>症候群とは、性染色体異常により生じる先天異常で、高身長・精子形成不全・無精子症などの性腺機能不全、言語発達遅延、女性化乳房が特徴である。X染色体がXXYであり、Y染色体をもつため性腺は精巣へと分化し、内性器・外性器とも男性型に分化するが、精巣は正常な機能は示さない。
10 経腟分娩後に発生した腟壁血腫が増大し、膀胱側腔まで拡大した。
動脈塞栓術によって止血を行う場合、塞栓の対象となるのはどれか。
1.腎動脈
2.卵巣動脈
3.下腹壁動脈
4.総腸骨動脈
5.内腸骨動脈
解答5
解説
子宮動脈塞栓術とは、大腿動脈を刺し、細い管(カテーテル)をエックス線で見ながら両側の子宮を栄養する動脈(子宮動脈)にまで進め、造影剤に混ぜた塞栓物質(エンボスフィア)を注入して、筋腫の血流を止める治療法である。血流が止まることで酸素の供給が絶たれた筋腫は組織が死んで縮小していき、90%の症例で筋腫による症状の改善が見られる。正常な子宮は子宮動脈以外の動脈からの血流があり、一時的に血流が足りない状態になるが、やがて回復する。(※参考:「子宮動脈塞栓術(UAE)について」つくばセントラル病院より)
1~4.× 腎動脈/卵巣動脈/下腹壁動脈/総腸骨動脈は、塞栓の対象ではない。
5.〇 正しい。内腸骨動脈は、動脈塞栓術によって止血を行う場合、塞栓の対象となる。分娩後出血は、分娩後の出血が多くなり循環血液量が減少することによる臨床症状を示す状態と定義され、その原因として弛緩出血、子宮内反症、子宮破裂、前置胎盤、低位胎盤、産道裂傷(腟、外陰部血腫)、胎盤遺残などがあげられる。近年、新しい治療のオプションとして選択的動脈塞栓術が行われるようになってきた。選択的動脈塞栓術には、子宮動脈塞栓術と内腸骨動脈塞栓術などがある(※参考:「子宮動脈塞栓術の適応と効果」著:森田 宏紀)。
弛緩出血とは、児と胎盤の娩出後、本来なら子宮が収縮することで止まるはずの出血が続く状態である。原因は、多胎妊娠や巨大児による子宮の過伸展、子宮収縮剤の長時間投与、長引く分娩による母胎の疲労、子宮奇形などの体質によるもの、子宮内の凝血塊の遺残、全身麻酔などが挙げられる。
 希望の解説ブログ
希望の解説ブログ 

