この記事には広告を含む場合があります。
記事内で紹介する商品を購入することで、当サイトに売り上げの一部が還元されることがあります。
11 胎盤に関して正しいのはどれか。
1.一絨毛膜性双胎では胎盤が2つ形成される。
2.母体血は臍帯動脈を通って絨毛間腔に入る。
3.水溶性物質は脂溶性物質より通過性が高い。
4.母児間の物質交換は絨毛細胞を介して行われる。
5.血中hCG<ヒト絨毛性ゴナドトロピン>は妊娠末期まで漸増する。
解答4
解説
多胎妊娠とは、2人以上の赤ちゃんを同時に妊娠することをいう。 双胎妊娠とは双子のことを指す。双胎妊娠には①一卵性双胎と②二卵性双胎とがある。②二卵性双胎は2個の受精卵から発生したもので、2個の胎盤があり、二絨毛膜二羊膜となる。一卵性双胎は1個の受精卵が分裂することにより発生し、分裂の時期により二絨毛膜二羊膜、一絨毛膜二羊膜、一絨毛膜一羊膜のいずれかになる。
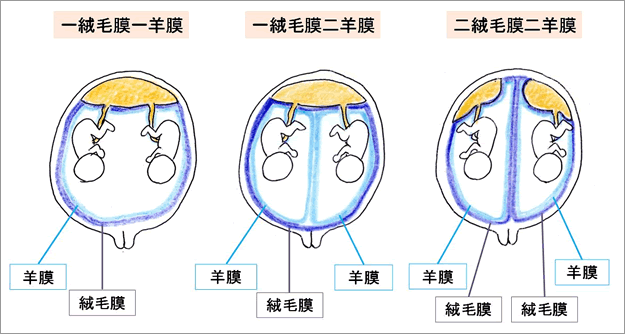
(画像引用:「多胎妊娠とは」和歌山県立医科大学様HPより)
1.× 一絨毛膜性双胎では胎盤が「2つ」ではなく1つ形成される。一方、胎盤が2個となるのは、二絨毛膜二羊膜である。これは、二卵性双胎は2個の受精卵から発生したものであるため。
2.× 母体血は、「臍帯動脈」ではなく臍帯静脈を通って絨毛間腔に入る。胎児は、臍帯静脈を通じて胎盤から酸素と栄養を受け取り、体内で生じた二酸化炭素や老廃物は、臍帯動脈を通じて胎盤に運ばれ、母体の血液との間で酸素と二酸化炭素、栄養と老廃物の交換が行われる。ちなみに、絨毛間腔とは、母体の血液が流れ込む空間で、母体血の溜まりである。酸素や栄養素がこの空間を介して胎児に供給される。
3.× 水溶性物質は脂溶性物質より通過性が「高い」ではなく低い。胎盤を通過しやすい薬物と通過しにくい薬物があり、胎盤の膜孔によるため。胎盤の膜孔は、腸管や血液脳関門と同様に直径1nm、分子量100以下の薬物の移行性が重要である。分子量が300~600程度の薬物は比較的容易に通過し、1,000以上になると通過しにくい。
4.〇 正しい。母児間の物質交換は、絨毛細胞を介して行われる。胎盤の絨毛細胞とは、正式には栄養膜細胞(トロホブラスト)と呼ばれ、酸素や栄養素の交換などの働きをしている胎盤を構成する細胞である。受精卵から発生するため基本的に赤ちゃんと同じDNAを持っている。ちなみに、絨毛は、胎盤の繁生絨毛膜(絨毛が発育・増殖した部位の絨毛膜)にのみ存在する構造物で、これを介して母児間の物質交換が行われる。絨毛は、絨毛細胞層と絨毛間質からなり、間質内に胎児毛細血管を有する。
5.× 血中hCG<ヒト絨毛性ゴナドトロピン>は、「妊娠末期まで漸増」ではなく妊娠6~8週までの妊娠維持に促進的に漸増する。その後、緩やかに減少していく。hCG<ヒト絨毛性ゴナドトロピン>は、主に絨毛組織において産生され、妊娠初期の卵巣黄体を刺激してプロゲステロン産生を高め、妊娠の維持に重要な働きをしているほか、胎児精巣に対する性分化作用や母体甲状腺刺激作用も報告されている。
(※画像引用:日本医師会様HPより)
胎児循環とは、胎児における血液の流れ方のことで、肺のかわりを胎盤が果たす胎盤循環が主体である。胎児の下腹部で大動脈から出た左右の臍動脈は、胎盤で母体の血液とガス交換および栄養分・老廃物交換を行った後、1本の臍静脈として胎児体内に戻る。その後肝臓を通じ、あるいは静脈管を通って下大静脈から右心房に入る。この血液と上大静脈から右心房に入った血液の大部分は、心房中隔にあいている卵円孔を通じて直接左心房に移り、左心室から大動脈に出る。一部の右心房から右心室に入った血液は、肺動脈に出るが、肺がまだ活動していないので、その主体は動脈管を通じて大動脈に流入する。
12 胎児の神経管閉鎖障害の予防を目的とした妊娠中の1日当たりの葉酸の推奨摂取量として適切なのはどれか。
1.10μg
2.20μg
3.120μg
4.240μg
5.480μg
解答5
解説
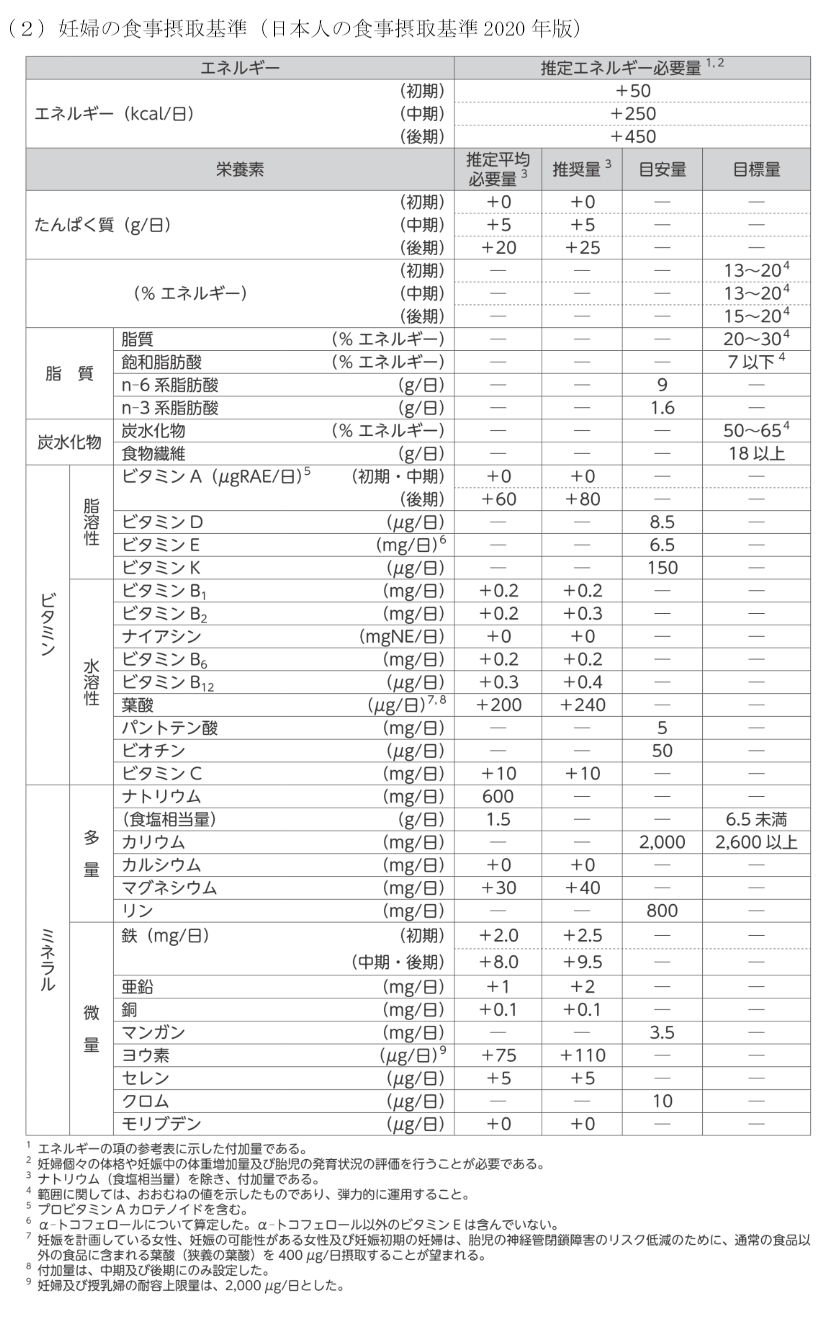
1~3.× 10μg/20μg/120μgは、摂取量として少ない。
4.× 240μgは、非妊時の女性(男性とも)の葉酸の推奨量である(日本人の食事摂取基準)。
5.〇 正しい。480μgは、妊娠中の1日当たりの葉酸の推奨摂取量である。非妊時の女性(240μg)に加え、妊娠中の推奨摂取量(+240μg)を加えた葉酸を摂取することが望ましい。
妊娠の計画・可能性がある女性は、普段の食事以外に1日400μgの葉酸を摂ることが望ましい。妊娠初期に葉酸の摂取が不足すると、胎児の先天異常である神経管閉鎖障害の発症リスクが高まる。ちなみに、葉酸とは、ビタミンB12とともに赤血球の生産を助けるビタミンである。
13 正常新生児の特徴で正しいのはどれか。
1.追視ができる。
2.視力は0.2程度である。
3.音への反応はみられない。
4.呼吸は主に口呼吸である。
5.甘味の濃淡の識別ができる。
解答5
解説

1.× 追視ができるのは、生後1か月で獲得できる。
2.× 視力は、「0.2程度」ではなく0.02程度である。0.3程度といわれており、光に反応して注視がはずれることも多く、現時点で視線が合わない。
3.× 音への反応は「みられる」。なぜなら、胎児の聴覚は妊娠5か月頃から発達し、24~26週頃になると耳から捉えた振動を「音」として認識できるようになるため。
4.× 呼吸は、主に「口呼吸」ではなく鼻呼吸である。なぜなら、胸郭が未発達なため。したがって、腹式呼吸で鼻呼吸である。
5.〇 正しい。甘味の濃淡の識別ができる。なぜなら、妊娠7週目頃から味蕾が形成されるため。生まれたときから味覚があり、塩味以外の五味を感じる。母乳に含まれる甘味と旨味を好む傾向にある。
14 Aさん(32歳、初妊婦)。妊娠30週0日、妊婦健康診査のため来院した。妊娠9週0日に妊娠と診断されて以降、妊婦健康診査を受診していなかった。身長155cm、体重80kg(非妊時体重68kg)。血圧138/80mmHg。下腿に軽度の浮腫が認められた。尿蛋白+、尿糖2+。超音波検査で胎児推定体重2,100g、AFI24.0、子宮頸管長35mm。子宮収縮の自覚はない。血液検査データは、Hb11.5g/dL、Ht 33%、空腹時血糖144mg/dLであった。
Aさんへの対応で最も適切なのはどれか。
1.外来で食事指導を行う。
2.50gGCTを行う。
3.75gOGTTを行う。
4.羊水検査を行う。
5.入院し血糖コントロールを行う。
解答5
解説
・Aさん(32歳、初妊婦、妊娠30週0日)
・身長155cm、体重80kg(非妊時体重68kg)、血圧138/80mmHg。
・下腿:軽度の浮腫、尿蛋白+、尿糖2+。
・胎児推定体重2,100g、AFI24.0、子宮頸管長35mm。
・子宮収縮の自覚はない。
・血液検査データ:Hb11.5g/dL、Ht 33%、空腹時血糖144mg/dL。
→本症例は、妊娠糖尿病(羊水過多)が疑われる。妊娠糖尿病とは、妊娠中にはじめて発見、または発症した糖尿病まではいかない糖代謝異常のことである。糖代謝異常とは、血液に含まれる糖の量を示す血糖値が上がった状態である。肥満女性は妊娠高血圧症候群、妊娠糖尿病、帝王切開分娩、巨大児などのリスクが高い。日本糖尿病学会においては、妊娠中は、朝食前血糖値70~100mg/dL以下、食後2時間血糖値120mg/dL以下、HbA1c:6.2%未満を目標とする。
→羊水過多は、妊娠中期に発症した妊娠糖尿病で母体の血糖値の管理が不十分である場合、妊娠後期に生じやすい。胎児が高血糖になることで尿産生が増加し、胎児が多尿になり、羊水過多となる。ちなみに、羊水過多とは、羊水量が800 mLを超える場合であり、母体の糖尿病や児が羊水をうまく飲めない消化管閉鎖などが原因となることが多い。診断方法は超音波検査によるamniotic fluid index(AFI)の計測であり、AFIの正常範囲は5~24cmであり、24cm以上は羊水過多を意味する。

(※引用:「産婦人科診療ガイドライン産科編2020 P25」)
1.× 「外来」ではなく入院で食事指導と運動療法を行う。つまり、「食事指導」だけでなく「運動療法と食事療法」を行う。未治療の糖代謝異常合併妊娠では、まず食事療法を行い、血糖測定のうえ、目標血糖値を達成できない場合にはインスリン療法を行う。わが国では 2 型糖尿病が多いため,食事療法と運動療法が中心となる.妊娠中の運動療法は正常分娩の率を上げるとの報告もあるが,糖代謝異常妊婦に対してどの程度の運動が適切であるかは定かではない(※参考:「産婦人科診療ガイドライン産科編2020 P26」)。
2~3.× 50gGCT/75gOGTTを行う必要はない。なぜなら、高血糖を招くことがあるため。50gGCTは、妊娠中期(妊娠24~28週)に行うスクリーニングである。ちなみに、妊娠糖尿病のハイリスク妊婦に対して(随時血糖によるスクリーニングを省略しての)50gGCTや75gOGTT検査は、妊婦が糖尿病であった場合に高血糖を招くことがあるので、妊娠初期でのスクリーニングは重要である。また、75gOGTT(糖負荷試験)とは、耐糖能(血糖値を正常に保つ能力)を調べる検査である。2型糖尿病の初期や前段階におけるインスリン分泌反応を調べることに用いられている。主に経口グルコース負荷試験(oral glucose tolerance test;OGTT)が行われ、WHOの勧告により、負荷量75gが世界的に広く普及している。糖尿病が疑われる場合2時間まで、低血糖が疑われる場合は5時間まで測定する。
4.× 羊水検査を行う必要はない。なぜなら、染色体の数や構造の異常などを診断する検査となるため。羊水検査とは、羊水穿刺により羊水中に浮遊する胎児細胞を分析し、染色体の数や構造の異常などを診断する検査である。15~16週以降の胎児染色体異常・遺伝子異常に適応となり、ほぼ100%で確定診断が可能である。
5.〇 正しい。入院し血糖コントロールを行う。なぜなら、本症例は、妊娠糖尿病(羊水過多)が疑われるため。それでも血糖コントロールが難しい場合は、インスリン療法を行うことが多い。

(※引用:「産婦人科診療ガイドライン産科編2020 P22」)

(※図引用:「妊娠高血圧腎症の診断」著:神田昌子より)
15 Aさん(28歳、女性)は、小児期にてんかんと診断され、現在までカルバマゼピンを服用している。Aさんは今後、妊娠したいと考えており、妊娠に関する相談のため産婦人科を訪れた。
Aさんに情報提供する内容で正しいのはどれか。
1.妊娠前からビタミンB1の内服を行う。
2.妊娠後期に抗てんかん薬の服用量を減らす必要がある。
3.分娩前からビタミンKの内服を行う。
4.抗てんかん薬による胎児への影響はない。
5.てんかん発作が生じても胎児への影響はない。
解答3
解説
カルバマゼピンやバルプロ酸等の抗てんかん薬,潰瘍性大腸炎の治療薬であるサラゾスルファピリジン等は葉酸拮抗作用を有し,NTDs発生(NTDsとは、妊娠6週未満の神経胚形成の過程で、神経管の閉鎖障害を起こす中枢神経系の先天異常)のリスクを上昇させる一方,葉酸の同時服用がリスクを低減する可能性が示唆されている.しかしこのリスクが1日4~5mgの葉酸服用で低減できるというエビデンスはない.日本神経学会による「てんかん診療ガイドライン」では,抗てんかん薬服用中の女性は,非妊娠時から1日0.4~0.6mg程度の葉酸を補充することが望ましい,としている.(※引用:「産婦人科診療ガイドライン産科編2020 P77」)
1.× 妊娠前から、「ビタミンB1」ではなく葉酸の内服を行う。なぜなら、カルバマゼピンは、葉酸拮抗作用を有すため。ちなみに、ビタミンB1とは、チアミンとも呼ばれる水溶性のビタミンで、解糖系やクエン酸回路のエネルギー代謝の一部で補酵素として関わる。ビタミンB1(チアミン)欠乏症では、①末梢神経の症状として脚気、②中枢神経の症状としてKorsakoff症候群(コルサコフ症候群)が生じる。Korsakoff症候群(コルサコフ症候群)の特徴的な症状は、①健忘、②記銘力低下、③見当識障害、④作話である。ビタミンB1の欠乏による脳障害が原因であり、治療はビタミンB1の投与である。完治しにくく後遺症を残す可能性が高い。
2.× 「妊娠後期」ではなく妊娠前期に抗てんかん薬の服用量を減らす必要がある。なぜなら、催奇形性が認められるため(※下の図参照)。催奇形性とは、妊婦が薬物を服用した際に、胎児に奇形(形態的異常)を生じさせうるリスクのことである。
3.〇 正しい。分娩前からビタミンKの内服を行う。なぜなら、抗てんかん薬の副作用として、新生児ビタミンK欠乏性出血症があげられるため。新生児ビタミンK欠乏性出血症とは、出生後7日以内に起きるビタミンK欠乏に基づく出血性疾患である。出血斑や注射・採血など皮膚穿刺部位の止血困難、吐血、下血が認められ、重度の場合は頭蓋内出血など致命的な出血を呈する場合もある。特に第 2~4生日に起こることが多いものの出生後24時間以内に発症することもある。合併症をもつ新生児やビタミンK吸収障害をもつ母親から生まれた新生児、妊娠中にワルファリンや抗てんかん薬などの薬剤を服用していた母親から生まれた新生児では、リスクが高くなる。また、新生児でビタミンK欠乏状態に陥るのは、①母乳中のビタミンK含量が少ないこと、②ビタミンKは経胎盤移行性が悪いこと、③出生時の生体内の蓄積量が元々少ないうえ、腸内細菌叢が十分には形成されていないことが理由として考えている。
4.× 抗てんかん薬による胎児への影響は「ある」。特に、カルバマゼピンは、催奇形性が認められる(※下の図参照)。
5.× てんかん発作が生じても胎児への影響は「ない」と断言することはできない。むしろ、発作を繰り返し起こす発作重積状態の場合は、胎児の死亡例も報告されている。妊娠中のてんかん発作により、胎児は低酸素状態になると考えられ、それにより切迫流産や切迫早産が起こることがある。ただし、流産する確率は1%と言われている(※参考:「難治性てんかん患者と妊娠」著:兼子 直)。
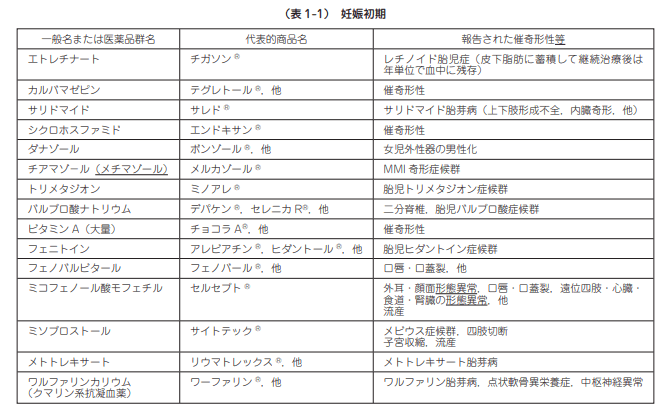
(※図引用:「産婦人科診療ガイドライン―産科編 2020 P60」公益社団法人 日本産科婦人科学会より)
 希望の解説ブログ
希望の解説ブログ 

